– von Christian Hoffmann –
Vorbemerkungen
Derzeit (März 2011) sind 28 Einzel- oder Kombinationspräparate für die Behandlung der HIV-Infektion zugelassen. Diese Präparate stammen aus insgesamt fünf verschiedenen Wirkstoffklassen:
1. Nukleosidische bzw. Nukleotidische Reverse-Transkriptase-Inhibitoren (NRTIs)
2. Nicht-nukleosidische Reverse-Transkriptase-Inhibitoren (NNRTIs)
3. Protease-Inhibitoren (PIs)
4. Entry-Inhibitoren (Korezeptorantagonisten und Fusionsinhibitoren)
5. Integrase-Inhibitoren.
Bei der Vergabe von Handelsnamen sind die amerikanische FDA und die europäische EMEA leider bisweilen unterschiedlicher Meinung – Folge ist, dass sich die Handelsnamen zum Teil von Land zu Land unterscheiden. Überdies gelten die Herstellerrechte zum Teil nicht weltweit. So wird der NNRTI Efavirenz in Deutschland von der Firma BMS unter dem Handelsnamen Sustiva® vertrieben, in Österreich von MSD als Stocrin®. Die Situation wird in den kommenden Jahren nicht übersichtlicher werden – wenn im Zuge der auslaufenden Patentrechte diverse Generika auf den Markt kommen werden.
Zu beachten sind auch die jeweils unterschiedlich weit definierten Indikationsgebiete. So sind einige Präparate ausdrücklich nicht für die Primärtherapie therapienaiver Patienten zugelassen: die Entry-Inhibitoren, der PI Tipranavir und der NNRTI Etravirin, aber auch das Kombinationspräparat Atripla®. Für Schwangere und Kinder gelten weitere Beschränkungen, dazu sei auf die entsprechenden Kapitel verwiesen. Weitere Details finden sich zudem in dem Kapitel „Medikamente“ am Ende dieses Buches.
Angesichts des auch in der HIV-Medizin spürbaren Kostendruck des Gesundheitssystems ist man als Behandler gut beraten, sich an die speziellen Indikationsgebiete der Präparate zu halten. Vor dem Hintergrund der großen Auswahl ist dies meistens, aber eben auch nicht immer möglich. Einen Einsatz außerhalb des Indikationsgebietes sollte man in jedem Fall begründen können. Er sollte auch möglichst gut dokumentiert werden, damit späteren Regressforderungen der Krankenkassen rasch der Wind aus den Segeln genommen wird.
In diesem Kapitel werden die nach Wirkstoffklassen geordneten Einzelsubstanzen mit ihren spezifischen Vorzügen und Problemen diskutiert. Für die Diskussion gängiger Primärtherapien sei auf das Kapitel „Mit welcher ART anfangen?“ verwiesen. Weitere Kapitel sind der Umstellung der ART sowie Therapiepausen gewidmet. Salvage-Strategien werden ebenso wie neue, experimentelle Substanzen in gesonderten Kapiteln besprochen.
Die folgende Tabelle gibt eine Übersicht über die derzeit verfügbaren Präparate. In ihr sind als Orientierung auch die jährlichen Therapiekosten enthalten.
|
Tabelle 2.1: Antiretrovirale Medikamente, Übersicht |
||||
|
Handelsname |
Abk. |
Substanzname |
Hersteller |
Euro / Jahr |
|
Nukleos(t)idische Reverse-Transkriptase-Inhibitoren (NRTIs) |
||||
|
Emtriva® |
FTC |
Emtricitabin |
Gilead |
3.732 |
|
Epivir® |
3TC |
Lamivudin |
GSK |
3.681 |
|
Retrovir® |
AZT |
Zidovudin |
GSK |
4.587 |
|
Videx® |
DDI |
Didanosin |
BMS |
3.269 |
|
Viread® |
TDF |
Tenofovir |
Gilead |
6.456 |
|
Zerit® |
D4T |
Stavudin |
BMS |
3.589 |
|
Ziagen® |
ABC |
Abacavir |
GSK |
5.468 |
|
Non-Nukleosidische Reverse-Transkriptase-Inhibitoren (NNRTIs) |
||||
|
Sustiva® (Stocrin®) |
EFV |
Efavirenz |
BMS/MSD |
5.222 |
|
Viramune® |
NVP |
Nevirapin |
Boehringer |
5.362 |
|
Intelence® |
ETV |
Etravirin |
Tibotec |
7.846 |
|
Rescriptor® |
DLV |
Delavirdin |
Pfizer |
als Import |
|
Protease-Inhibitoren (PIs) |
||||
|
Aptivus® |
TPV |
Tipranavir |
Boehringer |
14.810 |
|
Crixivan® |
IDV |
Indinavir |
MSD |
4.547 |
|
Invirase® |
SQV |
Saquinavir |
Roche |
9.477 |
|
Kaletra® |
LPV |
Lopinavir/Ritonavir |
Abbott |
10.665 |
|
Norvir® (als Booster)* |
RTV |
Ritonavir |
Abbott |
744 |
|
Prezista® |
DRV |
Darunavir |
Tibotec |
11.356 |
|
Reyataz® |
ATV |
Atazanavir |
BMS |
11.036 |
|
Telzir® (Lexiva®) |
FPV |
Fosamprenavir |
GSK |
9.539 |
|
Viracept® |
NFV |
Nelfinavir |
Roche/Pfizer |
7.006 |
|
Entryinhibitoren |
||||
|
Celsentri® (Selzentry®) |
MVC |
Maraviroc |
Pfizer |
13.289 |
|
Fuzeon® |
T-20 |
Enfuvirtide |
Roche |
28.845 |
|
Integraseinhibitoren |
||||
|
Isentress® |
RAL |
Raltegravir |
MSD |
10.937 |
|
Kombinationspräparate |
||||
|
Atripla® |
ATP |
TDF+FTC+EFV |
Gilead+BMS+MSD |
15.266 |
|
Combivir® |
CBV |
AZT+3TC |
GSK |
8.268 |
|
Kivexa® (Epzicom®) |
KVX |
3TC+ABC |
GSK |
8.912 |
|
Trizivir® |
TZV |
AZT+3TC+ABC |
GSK |
14.750 |
|
Truvada® |
TVD |
TDF+FTC |
Gilead |
10.038 |
Therapiekosten in Deutschland, Rote Liste, Stand März 2011. Einige Präparate haben je nach Land verschiedene Handelsnamen (außerhalb Deutschlands in Klammern). Angaben der PIs inklusive der empfohlenen Ritonavir-Boosterung (1-400 mg Norvir®). Die Preise wurden jeweils aus den Monatspackungen berechnet. *für 100 mg täglich
Nukleosidanaloga (NRTIs)
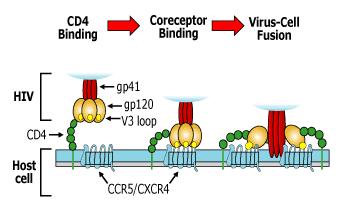
Wirkungsweise
Die Nukleosidanaloga („Nukes“) werden auch als Nukleosidische Reverse-Transkriptase-Inhibitoren (NRTIs) bezeichnet. Ihr Ansatzpunkt ist das HIV-Enzym Reverse Transkriptase. Als alternative Substrate oder „falsche Bausteine“ konkurrieren sie mit physiologischen Nukleosiden, von denen sie sich durch geringe Modifikationen am Zuckermolekül (Ribose) unterscheiden. Der Einbau der Nukleosidanaloga induziert den Abbruch der DNS-Kette, da keine beständigen Phosphodiesterbrücken zur Doppelstrangstabilisierung aufgebaut werden können. Nukleosidanaloga sind „Pro-Drugs“, d.h. sie werden von der Zelle unverändert aufgenommen und erst wirksam durch eine intrazelluläre Phosphorylierung, bei der ihnen schrittweise drei Phosphatreste angehängt werden. Wirksam sind sie erst als Triphosphatderivate.
Nukleosidanaloga waren die ersten Medikamente in der HIV-Therapie. Mit ihnen bestehen die meisten Erfahrungen – AZT wurde bereits 1987 zugelassen. Sie sind einfach einzunehmen, bei den meisten reicht die einmal tägliche Einnahme. Die Verträglichkeit ist anfangs recht gut. Häufige Beschwerden in den ersten Wochen sind allerdings Müdigkeit, Kopfschmerzen und gastrointestinale Probleme, die von leichtem Völlegefühl bis hin zu Übelkeit, Erbrechen und Diarrhoen sehr variieren. Die gastrointestinalen Beschwerden sind symptomatisch behandelbar (siehe Kapitel Management von Nebenwirkungen).
Nukleosidanaloga können allerdings ein breites Spektrum von Langzeitneben-wirkungen verursachen, das von Myelotoxizität, Laktatazidosen, Polyneuropathie bis hin zu Pankreatitiden reicht. Auch viele metabolische Störungen und insbesondere die Lipoatrophie werden durch Nukleosidanaloga verursacht (Galli 2002, Mallal 2002). Viele Nebenwirkungen sind wohl über eine mitochondriale Toxizität zu erklären, die 1999 erstmals beschrieben wurde (Brinkman 1999). Auch Mitochondrien benötigen Nukleoside. Der Stoffwechsel dieser wichtigen Zellorganellen wird durch den Einbau falscher Nukleoside ebenfalls gestört, die Mitochondrien degenerieren. Die mitochondriale Toxizität der Nukleosidanaloga ist allerdings unterschiedlich stark (siehe Kapitel Mitochondriale Toxizität). Substanzen wie D4T oder DDI, deren toxisches Potential höher ist als das von ABC oder 3TC, spielen heute in der HIV-Therapie keine Rolle mehr, DDC ist gar ganz verschwunden.
Nukleosidanaloga werden überwiegend renal eliminiert und interagieren nicht mit Medikamenten, die durch hepatische Enzymsysteme metabolisiert werden. Das Interaktionspotential ist daher gering. Allerdings kann zum Beispiel Ribavirin die intrazelluläre Phosphorylierung von AZT oder D4T senken (Piscitelli 2001). Bei niereninsuffizienten Patienten müssen im Gegensatz zu den PIs und NNRTIs die Dosen angepasst werden.
AZT und D4T sind Thymidin-Analoga, FTC und 3TC Cytidin-Analoga. Kombinationen von AZT plus D4T oder FTC plus 3TC machen daher keinen Sinn, da sie um die gleichen Basen konkurrieren (Havlir 2002). DDI ist ein Inosin-Analogon, das in Dideoxyadenosin umgewandelt wird, Abacavir ein Guanosin-Analogon. Es bestehen relativ starke Kreuzresistenzen unter den Nukleosidanaloga (siehe auch das Kapitel Resistenzen).
Einzelsubstanzen
Abacavir (Ziagen®) ist ein Guanosin-Analogon, das als Monotherapie die Viruslast um ca. 1,4 Logstufen nach 4 Wochen senkt (Harrigan 2000). Abacavir wird intrazellulär zu Carbovir-Triphosphat phosphoryliert, das eine lange Halbwertszeit hat (Harris 2002). Im Oktober 2004 wurde Abacavir nach größeren Studien (Moyle 2005, Sosa 2005) für die tägliche Einmalgabe zugelassen.
Jeweils mit 3TC kombiniert, ist die Wirkung mit anderen NRTIs wie AZT (DeJesus 2004) oder D4T (Podzamczer 2006) vergleichbar. In Kombination mit AZT+3TC (als Trizivir®, siehe Abschnitt Triple-Nuke) war Abacavir allerdings weniger effektiv als Efavirenz (Gulick 2004) oder Indinavir (Staszewski 2001). Abacavir wird auch verwendet, um die ART zu vereinfachen. In randomisierten Studien war der Wechsel von einer erfolgreichen PI- oder NNRTI-Therapie auf Abacavir plus zwei NRTIs relativ sicher (Clumeck 2001, Katlama 2003, Martinez 2003, Bonjoch 2005). Allerdings ist dies nicht ganz ohne Risiko – vor allem bei Vorbehandlung ist virologisches Versagen möglich (Opravil 2002, Martinez 2003). Vorsicht ist vor allem bei der Kombination mit TDF+3TC geboten, unter der sich rasch Resistenzen entwickeln (siehe Abschnitt Triple Nuke).
Hinsichtlich der mitochondrialen Toxizität ist Abacavir günstiger als einige andere Substanzen. Im Vergleich zu D4T ist das Lipoatrophie-Risiko gering (Podzamczer 2006). Eine Lipoatrophie bessert sich nach Wechsel von D4T auf Abacavir (Carr 2002, John 2003, Moyle 2003, McComsey 2004). Dies geht mit einer Zunahme der mitochondrialen DNA einher (Hoy 2004, Martin 2004, McComsey 2005).
Belastet war Abacavir lange durch die Hypersensitivitätsreaktion (HSR), einer von Fieber und Krankheitsgefühl begleiteten allergischen Reaktion, die in 4-6 % auftritt und bei Reexposition sogar letal sein kann. Eine schwere HSR wurde nach nur einer einzigen Tablette (De la Rosa 2004) oder nach einer Therapiepause bei vorheriger Verträglichkeit beschrieben (El-Sahly 2004). Es besteht eine genetische Prädisposition. Bei Patienten mit dem HLA-Allel B5701 tritt die HSR in bis zu 80 % auf (Mallal 2002, Hetherington 2002). Die PREDICT-Studie bewies an fast 2.000 Patienten den prädiktiven Wert der HLA-Testung (Mallal 2008), die inzwischen vor Abacavir-Beginn obligat ist. Allerdings gibt es, wenngleich selten, klinische HSR-Fälle auch ohne diesen HLA-Typ.
Nachdem das Problem der HSR nunmehr weitgehend gelöst scheint, kam Abacavir 2008 erneut ins Gerede. Kohortenstudien berichteten von einem erhöhten Myokardinfarkt-Risiko, vor allem unter neu begonnener Abacavir-Therapie (Sabin 2008, SMART 2008). Allerdings blieb dies nicht unwidersprochen (Brothers 2009). Eine aktuelle FDA-Metaanalyse von 26 randomisierten Studien an fast 10.000 Patienten ergab keinerlei erhöhtes Risiko unter Abacavir (Ding 2011). Die Auffassung einer Experten, wonach bei Patienten mit hohem kardiovaskulärem Risiko Alternativen erwogen werden sollen (Behrens 2010), wird damit kaum haltbar sein. Abacavir wird heute fast nur noch im Rahmen des Kombinationspräparates Kivexa® eingesetzt (siehe weiter unten). Die Einzelsubstanz Ziagen® oder auch Trizivir® (siehe ebenfalls weiter unten) spielen heute kaum noch eine Rolle.
AZT (Zidovudin, Retrovir®) war 1987 das erste antiretrovirale Medikament, das auf den Markt kam. Eine erste Studie zur AZT-Monotherapie zeigte einen Überlebensvorteil, zumindest bei deutlich immunsupprimierten Patienten (Fischl 1987). Zwei weitere frühe, sehr große Studien, ACTG 016 und 019, ergaben dagegen bei asymptomatischen Patienten keinen signifikanten Überlebensvorteil. In beiden war jedoch das Progressionsrisiko signifikant reduziert (Fischl 1990, Volberding 1990). Schon damals zeichnete sich ab, dass der Erfolg einer AZT-Monotherapie von kurzer Dauer ist. Die Concorde-Studie brachte AZT zeitweise sogar in Verruf; sie zeigte, dass es auf lange Sicht keinen Vorteil durch AZT gab. Auch führten zu hohe Dosen zu einer beachtlichen Myelotoxizität (Fischl 1990), die jedoch auch bei der heutigen Dosis von 500-600 mg/Tag nicht unterschätzt werden darf (Blutbildkontrollen!). Bei dauerhafter Einnahme ist das MCV fast immer erhöht, es eignet sich sogar bedingt als Compliance-Kontrolle. In Kombination mit anderen Medikamenten ist AZT jedoch sehr wirksam, und insbesondere die Kombination mit 3TC machte die Substanz in den 90er Jahren zu einer der meist eingesetzten Substanzen in der HIV-Therapie überhaupt. AZT wurde in unzähligen klinischen Studien getestet, und mit keiner Substanz gibt es so viele Erfahrungen (über zwanzig Jahre!).
In den letzten Jahren geriet AZT allerdings zunehmend unter Druck, als es in der 934-Studie gegenüber Tenofovir eindeutig schlechter abschnitt. In dieser großen randomisierten Studie waren therapienaive Patienten mit Efavirenz und entweder mit AZT+3TC oder mit TDF+FTC behandelt worden. Vor allem schwere Anämien waren im AZT-Arm signifikant erhöht, sie führten in 5,5 % zum Abbruch (Gallant 2006). Nach 144 Wochen hatten weniger Patienten mit AZT eine Viruslast unter 400 Kopien/ml (58 versus 71 %) erreicht, was vor allem daran lag, dass unter AZT häufiger Nebenwirkungen zum Abbruch führten (11 versus 5 %). Neben der Myelotoxizität sind dies vor allem gastrointestinale Beschwerden wie Übelkeit, die meist in den ersten Wochen auftreten. Unter AZT war in der 934-Studie zudem eine signifikante Reduktion des Extremitäten-Fettgewebes zu beobachten (Arribas 2008).
AZT ist in vielen Therapie-Leitlinien in die zweite Reihe gerutscht und wird nicht mehr uneingeschränkt für die Primärtherapie empfohlen. Ein weiterer Nachteil ist, dass es als eine der wenigen Substanzen in der HIV-Therapie definitiv zweimal täglich eingenommen werden muss. Für die heute gängigen Once-Daily-Kombinationen ist AZT damit disqualifiziert. AZT ist dennoch bis heute Bestandteil einiger Regime geblieben, da es bei bestimmten Resistenzkonstellationen wertvoll sein kann. Bei der Tenofovir-Mutation K65R besteht eine Überempfindlichkeit der Viren für AZT, die genutzt werden kann. Auch in der Transmissionsprophylaxe spielt AZT weiterhin eine wichtige Rolle. Die fehlende Neurotoxizität und die gute Liquorgängigkeit sind weitere Vorteile. Wochen auftreten gapfohlen.hrige Erfahrungen.nzen in der HIV-Therapie überhaupt. Bemerkenswert ist zudem, dass in 2005 der US-Patentschutz für AZT abgelaufen ist. Die Substanz könnte schon bald deutlich billiger werden.
DDC (Zalcitabin, HIVID®) war 1992 der dritte NRTI. Die schwache Wirkung sowie Probleme mit Pharmakokinetik und Nebenwirkungen führten dazu, dass DDC im Juni 2006 vom Markt genommen wurde – ein Novum in der HIV-Medizin.
DDI (Didanosin, Videx®) war 1991 der zweite zugelassene NRTI. Frühe Studien ergaben einen Überlebensvorteil therapienaiver Patienten durch AZT+DDI im Vergleich zu AZT-Mono. Bei AZT-vorbehandelten Patienten war der Effekt von DDI geringer (Saravolatz 1996). Als Bestandteil einer Dreifachkombination ist die antivirale Effektivität von DDI mit der von AZT vergleichbar (Berenguer 2009, Crespo 2009). Obgleich der Ersatz der ursprünglichen Kautabletten durch magensaftresistente Hartkapseln 2000 die Verträglichkeit verbesserte, spielt DDI heute nur noch in speziellen Resistenz-Situationen eine Rolle (Molina 2005). Hauptgrund ist die Toxizität: zu den relevanten Nebenwirkungen zählen gastrointestinale Beschwerden und Polyneuropathien. Spezifisch ist eine Pankreatitis, die in bis zu 10 % auftritt, in Einzelfällen sogar tödlich sein kann und wohl dosisabhängig ist (Jablonowski 1995). Ursache scheint eine Störung des Purin-Metabolismus zu sein (Moyle 2004). Insbesondere mit Ribavirin, Hydroxyurea, D4T oder Tenofovir ist Vorsicht geboten (Havlir 2001, Martinez 2004). Die mitochondriale Toxizität ist höher als bei anderen NRTIs (siehe Kapitel Mitochondriale Toxizität). Wenn sich heutzutage noch ein plausibler Grund für DDI findet (selten!), ist zu beachten, dass die Dosis an das Körpergewicht der Patienten anzupassen ist. Unter 60 kg muss DDI von 400 mg auf 250 mg reduziert werden. DDI muss zudem immer nüchtern eingenommen werden.
D4T (Stavudin, Zerit®) war nach AZT das zweite Thymidin-Analogon. Obwohl subjektiv meist verträglicher als AZT (weniger gastrointestinale Störungen) und genauso effektiv (Spruance 1997, Squires 2000), wird D4T heute wie DDI in den westlichen Industrieländern kaum noch eingesetzt. Hauptgrund ist die im Vergleich zu anderen NRTIs höhere Langzeittoxizität, die auch in doppelblind randomisierten Studien zutage trat (Gallant 2004, Saag 2004). So ist D4T ist ein Risikofaktor für Laktatazidosen, Guillain-Barré-ähnliche Syndrome (Mokrzycki 2000, Shah 2003), aber auch für die Lipoatrophie (Mallal 2000, Mauss 2002). Der Ersatz von D4T durch andere NRTIs wie Abacavir oder Tenofovir wirkt sich positiv auf Lipoatrophie und andere metabolische Störungen aus (Carr 2002, John 2003, Moyle 2003, Libre 2006, Tebas 2009). Im März 2011 folgte dann, endlich, ein Rote Hand-Brief der Firma, wonach D4T nur noch dann indiziert ist, „wenn andere antiretrovirale Arzneimittel nicht angewendet werden können. Die Dauer…sollte auf den kürzest möglichen Zeitraum begrenzt…und wann immer möglich auf eine geeignete Therapiealternative umgestellt werden.“ Dem ist nichts hinzuzufügen.
3TC (Lamivudin, Epivir®) wurde im August 1996 als fünfter NRTI in Europa zugelassen. Es ist ein gut verträgliches Cytidinanalogon und Bestandteil mehrerer Kombinationspräparate wie Combivir®, Kivexa® und Trizivir®. Wesentlicher Nachteil von 3TC ist eine schnelle Resistenzbildung– die Punktmutation M184V genügt, und 3TC wirkt nicht mehr. Unter einer Monotherapie ist mit dieser Mutation schon nach wenigen Wochen zu rechnen (Eron 1995). Seine volle Wirkung entfaltet 3TC deshalb nur in Kombination mit anderen NRTIs. In Studien wie NUCB 3002 oder CAESAR verbesserte 3TC die Krankheitsprogression und Überleben signifikant (Staszewski 1997). Die Mutation M184V hat allerdings nicht nur Nachteile. Sie erhöht nicht nur die Empfindlichkeit bestimmter AZT-resistenter Viren, sondern reduziert auch die virale Fitness (Miller 2002). Die Fortführung einer 3TC-Monotherapie bei M184V-Mutation war mit einem geringeren Viruslast-Anstieg bzw. CD4-Zellabfall assoziiert als die komplette Unterbrechung der ART (siehe Salvage-Kapitel). Es kann also Sinn machen, 3TC trotz nachgewiesener Resistenz in der ART zu belassen, um durch den Selektionsdruck die M184V-Mutation zu konservieren und so die Replikationsfähigkeit von HIV zu reduzieren.
Die antivirale Potenz ist mit der des „Hauptkonkurrenten“ FTC in etwa vergleichbar (Rousseau 2003, Benson 2004). Obgleich die Halbwertszeit nicht so lang ist wie bei FTC, ist auch 3TC für die tägliche Einmal-Gabe zugelassen (De Jesus 2004). Ein Nebeneffekt von 3TC ist eine Wirksamkeit gegen Hepatitis-B-Viren, die bei Koinfektionen genutzt werden kann. Allerdings sind dabei Resistenzen nicht selten, so dass 3TC mit einem weiteren HBV-wirksamen NRTI kombiniert werden sollte.
FTC (Emtricitabin, Emtriva®) ist ein Cytidin-Analogon, das biochemisch 3TC sehr ähnlich ist, jedoch eine längere Halbwertszeit hat. Eine einmal tägliche Gabe ist möglich. Es besteht wie bei 3TC eine Wirksamkeit gegen HBV, die Verträglichkeit ist gut, das Interaktionspotential gering (Frampton 2005). FTC hat eine geringe Affinität zur mitochondrialen Polymerase, so dass das Risiko mitochondrialer Toxizität wahrscheinlich relativ niedrig ist. FTC war, sowohl in Monotherapiestudien als auch kombiniert mit AZT, so effektiv wie 3TC (Rousseau 2003, Benson 2004). Wie bei 3TC wird die Wirksamkeit allerdings durch die Mutation M184V aufgehoben. Aufgrund der Daten FTC-301-Trials (Saag 2004) wurde die Substanz im Oktober 2003 zugelassen. In dieser doppelblind randomisierten Studie war FTC effektiver und verträglicher als D4T. Die Kombination aus Tenofovir+FTC war in der 934-Studie besser, weil vor allem verträglicher, als AZT+3TC (Gallant 2006, Arribas 2008), wobei dies wahrscheinlich nicht auf Unterschiede zwischen FTC und 3TC zurückzuführen war. In der ALIZE-Studie zeigte sich die gute Verträglichkeit und Wirksamkeit von FTC bei Kombination mit DDI+Efavirenz (Molina 2005).
FTC ist heute zu einem wichtigen Kombinationspartner geworden, vor allem in der festen Kombination mit Tenofovir (Truvada®) und mit Tenofovir und Efavirenz (Atripla®). Die Einzelsubstanz (Emtriva®) spielt dagegen keine Rolle. Da bislang keine klinisch relevanten Unterschiede zwischen 3TC und FTC bekannt sind, wird die Wahl zwischen FTC und 3TC fast immer durch die Komedikation (Abacavir? Tenofovir? AZT?) entschieden.
TDF (Tenofovir, Viread®) ist wie die Nukleosidanaloga ein falscher Baustein mit der Reversen Transkriptase als Zielenzym. Es besitzt allerdings neben Pentose und Nukleinbase noch einen Phosphorsäure-Rest und wird daher als Nukleotidanalogon bezeichnet. Die genaue Bezeichnung für die Substanz ist eigentlich Tenofovir DF (tenofovir disoproxil fumarat = TDF), das als Phosphonat erst durch eine Serumesterase vom Phosphonatanteil befreit und intrazellulär durch zwei Phosphorylierungsschritte aktiviert wird (Robbins 1998). Tenofovir gibt es als Einzelpräparat; deutlich häufiger wird es jedoch in den Kombinationspräparaten Truvada® und Atripla® eingesetzt. In den 902- und 907-Studien, in denen Tenofovir einer bestehenden ART hinzugefügt wurde, fiel die Viruslast nach 48 Wochen um etwa 0,6 Logstufen ab (Schooley 2002, Squires 2003). Tenofovir ist sehr gut verträglich: die Nebenwirkungsraten waren so niedrig wie im Plazeboarm. In der 903-Studie, in der Tenofovir bei therapienaiven Patienten gegen D4T getestet wurde, zeigte sich eine zumindest gleichwertige Potenz, bei allerdings deutlich weniger Polyneuropathien und Dyslipidämien (Gallant 2004). Analog dazu ergaben Labordaten eine nur geringe Affinität für mitochondriale Polymerasen (Suo 1998). Aufgrund dieser überzeugenden Daten zählt die Substanz seit der Zulassung 2001 zu den meistverwendeten in der HIV-Medizin überhaupt. In der 934-Studie waren TDF+FTC zudem signifikant besser als AZT+3TC (Gallant 2006, Arribas 2008), vor allem aufgrund besserer Verträglichkeit. Tenofovir kann darüber hinaus helfen, D4T-induzierte Lipoatrophien und Dyslipidämien zu bessern (Moyle 2006, Llibre 2006, Valdez 2008). Ein weiterer Vorteil ist die gute Wirkung gegen Hepatitis B-Viren, die 2008 zur Zulassung auch bei HBV-Monoinfektion führte. Weitere Einsatzmöglichkeiten sind die Mutter-Kind-Prophylaxe und die PREP (siehe entsprechende Kapitel).
Mit breitem Einsatz traten allerdings auch Probleme zutage. Vor allem die Kombination mit DDI sollte aus diversen Gründen vermieden werden (siehe den Abschnitt Problematische Primärtherapien). Eine ungünstige Interaktion besteht mit Atazanavir, das geboostert werden muss (Taburet 2004). Wirksamkeits-Probleme gibt es im Rahmen bestimmter Triple-Nuke-Therapien (siehe dort). Im Rahmen eines virologischen Therapieversagens unter Tenofovir tritt zudem häufig die K65R-Mutation auf, eine wichtige Nukleosidanaloga-Resistenz.
Wesentliches Problem ist jedoch eine potentielle Nephrotoxizität (siehe Kapitel HIV und Niere) bzw. meist milde Nierenfunktionsstörungen (Gallant 2005, Mauss 2005, Kirk 2010). Schwere Störungen sind zum Glück selten, zumindest in den ersten drei Jahren (Gallant 2008). In der Schweizer Kohorte mussten 46 von 2592 Patienten (1,6 %) Tenofovir aufgrund renaler Toxizität abbrechen, und zwar durchschnittlich nach 442 Tagen (Fux 2007). Das Nierenversagen kann auch im Rahmen eines Fanconi-Syndroms beobachtet werden, einem Defekt des proximalen Tubulustransports (Karras 2003, Schaaf 2003, Peyriere 2004). Patienten mit Nierenschäden sollten eher kein Tenofovir erhalten bzw. die Dosis reduzieren (siehe Medikamententeil). Gefährdet sind außerdem alte und leichte Patienten (Crane 2006). Allerdings lässt sich derzeit nicht verlässlich voraussagen, wer ein Problem bekommt und wer nicht. Nach der derzeitigen Datenlage ist es wichtig, gerade beim Langzeiteinsatz wachsam zu bleiben und die Nierenfunktion regelmäßig zu untersuchen – gerade auch, weil Tenofovir bei so vielen Patienten eingesetzt wird. Auch mit Knochenschäden wie einer Osteomalazie wird Tenofovir seit längerem in Verbindung gebracht (siehe HIV und Rheumatologie).
Die Wahl des NRTI-Backbones
Alle klassischen ART-Regime enthalten bislang als „Rückgrat“ jeweils zwei Nukleosidanaloga bzw. Nukleotidanaloga („Nuke-Backbone“). Dieses hat vor allem historische Gründe: NRTIs waren die ersten HIV-Medikamente, und als die PIs kamen, war die Gabe zweier NRTIs als Standard etabliert. Mit wachsendem Wissen um die mitochondriale Toxizität einiger NRTIs wird dieses Konzept immer mehr hinterfragt. Allerdings sind die Daten für Kombinationen ganz ohne NRTIs (siehe auch den Abschnitt Nuke-Sparing) noch zu spärlich, als dass dies außerhalb kontrollierter Studien empfohlen werden kann. Frühere NRTI-Backbones enthielten mit AZT oder D4T meist ein Thymidin-Analogon (TA). Angesichts der Toxizitätsprobleme beider Substanzen, aber auch angesichts problematischer Resistenzen bei Therapieversagen (siehe Kapitel Resistenzen), wird inzwischen meist auf TA-freie Backbones ausgewichen. Die beiden derzeit mit Abstand wichtigsten sind TDF+FTC und, mit Einschränkungen, ABC+3TC. Beide haben überdies den Vorteil, dass mit ihnen einmal tägliche Therapien möglich sind, bei TDF+FTC und ABC+3TC sogar in jeweils nur einer einzigen Tablette. Sie haben daher den langjährigen Standard-Backbone AZT+3TC abgelöst. Zu den Kombinationen siehe Tabelle 2.2.
Tabelle 2.2: Mögliche und unmögliche NRTI-Kombinationen
|
3TC |
ABC |
DDI |
D4T* |
FTC |
TDF |
AZT |
|
|
3TC |
+++ |
++ |
+ |
KOI |
++ |
++ |
|
|
ABC |
+++ |
0 |
0 |
0 |
0 |
+ |
|
|
DDI |
+ |
0 |
KOI |
0 |
KOI |
0 |
|
|
D4T* |
+ |
0 |
KOI |
0 |
0 |
KOI |
|
|
FTC |
KOI |
0 |
0 |
0 |
+++ |
0 |
|
|
TDF |
++ |
0 |
KOI |
0 |
+++ |
0 |
|
|
AZT |
++ |
+ |
0 |
KOI |
0 |
0 |
+++ allgemein empfohlen, ++ als Alternative empfohlen, + weitere Alternative, 0 wenige, nicht ausreichende Daten, KOI kontraindiziert oder zu vermeiden. D4T ist nur noch indiziert, „wenn andere antiretrovirale Arzneimittel nicht angewendet werden können.“ (siehe oben)
TDF+FTC
Für die Kombination aus Tenofovir plus FTC (oder anfänglich auch 3TC) gibt es viele überzeugende Daten. In der 903-Studie war die Kombination TDF+3TC nicht nur so effektiv wie D4T+3TC, sondern auch deutlich verträglicher (Gallant 2004). Nach der Einführung von FTC und den Kombinationstabletten Truvada® und Atripla® wird Tenofovir fast nur noch mit FTC eingesetzt; für die Kombination TDF+3TC gibt es kein relevantes Argument mehr. TDF+FTC sind derzeit in Phase III/IV-Studien der am meisten verwendete NRTI-Backbone. In der Gilead 934-Studie (Gallant 2006) wurden an insgesamt 509 therapienaiven Patienten die beiden Backbones TDF+FTC und AZT+3TC (plus jeweils Efavirenz) verglichen. Nach 48 Wochen erreichten unter TDF+FTC mehr Patienten eine Viruslast unter 50 Kopien/ml (80 versus 70 %). Die signifikanten Unterschiede waren hauptsächlich auf die schlechtere Verträglichkeit von AZT+3TC zurückzuführen, die häufiger zum Abbruch führte (9 versus 4 %). Virologisches Versagen und Resistenz-Mutationen waren in beiden Armen etwa gleich selten. Nach 144 Wochen waren lipoatrophe Nebenwirkungen unter TDF+FTC seltener als unter AZT+3TC (Arribas 2008). Auch im Vergleich zu ABC+3TC stehen TDF+FTC derzeit gut da, siehe dazu auch den folgenden Abschnitt. Der Backbone TDF+FTC wird daher auch zukünftig eine wichtige Rolle spielen – vorausgesetzt, es gibt keine unliebsamen Überraschungen hinsichtlich der Nephrotoxizität.
ABC+3TC
Der Backbone ABC+3TC, als Kivexa® ebenfalls in einer festen Kombination verfügbar, ist ebenfalls eine oft verwendete Option. In der doppelblind randomisierten CNA30024-Studie waren ABC+3TC so effektiv wie AZT+3TC (DeJesus 2004). Es wurde sogar ein höherer Anstieg der CD4-Zellen beobachtet, allerdings mit 9 % versus 3 % auch mehr Allergien (DeJesus 2004). Auch in der ZODIAC-Studie war die Wirksamkeit von ABC+3TC sehr gut (Moyle 2004). In ABCDE waren ABC+3TC so effektiv wie D4T+3TC, aber weniger toxisch (Podzamczer 2006).
ABC+3TC wurden in den letzten Jahren in mehreren randomisierten Studien mit TDF+FTC verglichen, und zwar sowohl bei therapienaiven (ASSERT, ACTG 5202, HEAT) als auch bei vorbehandelten Patienten (BICOMBO, STEAL), siehe dazu auch die folgende Tabelle.
Tabelle 2.3. Randomisierte Studien TDF+FTC (Truvada®, TVD) vs ABC+3TC (Kivexa®, KVX) |
||
| Studie |
Setting |
Wesentliche Resultate |
| Therapienaive Patienten | ||
| HEAT(Smith 2009) |
Doppelblind (n=688) plus LPV/r |
Nicht-Unterlegenheit von KVX gezeigt, AEs in beiden Armen gleich |
| ACTG 5202(Sax 2009) |
Doppelblind (n=1858) plus EFV oder ATV/r |
TVD bei hoher VL besser, zudem mehr AEs unter KVX |
| ASSERT(Post 2010, Stellbrink 2010) |
Offen (n=385) plus EFV |
TVD virologisch besser. Unter KVX insgesamt häufiger AEs, aber weniger renale, ossäre AEs |
| Vorbehandelte Patienten | ||
| STEAL(Martin 2009) |
Offen (n=357) VL < 50 |
Effektivität gleich, aber mehr AEs unter KVX (u.a. kardiovaskuläre, aber geringe Abnahme der Knochendichte) |
| BICOMBO(Martinez 2009) |
Offen (n=333) VL < 200 > 6 Mo |
Nicht-Unterlegenheit von KVX nicht gezeigt, mehr AEs unter KVX |
VL = Viruslast in Kopien/ml, AE = Adverse Events.
Wie zu erkennen ist, ist die Datenlage nicht einheitlich. In HEAT und STEAL waren ABC+3TC weitgehend gleichwertig, in ACTG 5202, ASSERT und BICOMBO gab es doch ein paar Unterschiede zuungunsten von ABC+3TC. Möglicherweise ist die virologische Effektivität von TDF+FTC in bestimmten Settings etwas besser. Unter ABC+3TC treten etwas häufiger schwere Nebenwirkungen auf – allerdings erfolgte in einigen Studien wie BICOMBO oder ACTG 5202 keine HLA-Testung, die das Risiko einer Abacavir-HSR deutlich reduziert und inzwischen Standard ist. Zu betonen ist, dass die Unterschiede zwischen TDF+FTC und ABC+3TC trotz sehr unterschiedlichen Settings insgesamt nicht besonders groß waren.
AZT+3TC
In vielen Leitlinien war AZT+3TC früher einer der Standard-Backbones für die Primärtherapie. Mit keiner anderen Kombination gibt es so viele Erfahrungen. Auch die Resistenzlage ist günstig: Eine unter 3TC häufige M184V-Mutation macht wahrscheinlich für AZT wieder empfindlich. AZT+3TC werden zumeist als Combivir® gegeben. Obwohl die Zulassungsstudie keine Toxizitätsunterschiede ergab (Eron 2000), haben wir die Erfahrung gemacht, dass die in Combivir® auf 300 mg erhöhte AZT-Dosis für manche Patienten (Schwangere!) zu hoch ist und zu einer Anämie führen kann. In diesen Fällen ist es einen Versuch wert, AZT+3TC einzeln zu geben und so die AZT-Dosis auf 250 mg zu reduzieren.
AZT+3TC sind etwa so effektiv wie AZT+FTC (Benson 2004). In ACTG 384 zeigte sich eine virologische Überlegenheit von AZT+3TC gegenüber D4T+DDI (Robbins 2003, Shafer 2003), was ihren Status als Standard zunächst untermauerte. Dieser begann in den letzten Jahren zu bröckeln: Die anfänglich seltenere Lipoatrophie-Rate (Molina 1999) stellt sich wohl nur etwas später ein als unter D4T+DDI. Zudem waren AZT+3TC in der 934-Studie weniger effektiv (vor allem schlechter verträglich) als TDF+FTC (Gallant 2006, Pozniak 2006). Auch in einer großen ACTG-Studie war es schlechter verträglich (Campbell 2011). Gegenüber ABC+3TC scheint die Immunrekonstitution schlechter zu sein (DeJesus 2004). Diese Beobachtung und die Tatsache, dass eine Einmalgabe nicht möglich ist, sorgen dafür, dass AZT+3TC in neueren Leitlinien bei therapienaiven Patienten nicht mehr als erste Wahl gelten.
DDI+3TC (FTC)
Diese Kombination gilt in vielen Leitlinien als Alternative, obgleich die Datenlage begrenzt ist. Aus früheren Duotherapie-Zeiten ist sie, verglichen mit anderen Backbones, sogar wenig vorteilhaft (Kuritzkes 1999). Die Effektivität ist neueren Studien zufolge wohl mit der von AZT+3TC vergleichbar, die Verträglichkeit über 48 Wochen war sogar etwas besser (Berenguer 2008). Angesichts der potentiellen Langzeittoxizität von DDI würden wir diese Kombination jedoch nur empfehlen, wenn gewichtige Gründe gegen TDF+FTC oder ABC+3TC sprechen.
Nicht empfohlene und schlechte Backbones
Betont werden sollte, dass sich die meisten der oben erwähnten Studien auf die Primärtherapie beziehen. Bei vorbehandelten Patienten können, bedingt durch Resistenzen und Unverträglichkeiten, andere, individuell zugeschnittene Backbones notwendig werden. Zu vermeiden sind allerdings die folgenden Kombinationen:
Leitlinien empfehlen inzwischen explizit, die früher populäre Kombination aus D4T+DDI zu vermeiden. Sie ist mitochondrial zu toxisch und war AZT+3TC unterlegen (Robbins 2003). Angesichts der heutigen Auswahl an NRTIs gibt es keine Situation mehr, die den Einsatz noch rechtfertigt. Auch D4T+3TC sind in der Primärtherapie – wie alle D4T-haltigen Regime – nicht zu empfehlen. Studien wie ABCDE oder 903 haben gezeigt, dass D4T+3TC mehr Lipoatrophie verursachen als ABC+3TC oder TDF+3TC (Gallant 2004, Podzamczer 2006). Für D4T+FTC oder D4T+TDF gibt es weder Daten noch Argumente.
Gegen AZT+DDI sprechen die notwendige Nüchterneinnahme von DDI (AZT wird mit einer Mahlzeit besser vertragen) und die größeren gastrointestinalen Nebenwirkungen. AZT+TDF sind aufgrund divergierender Resistenzpfade vorbehandelten Patienten vorbehalten und in der Primärtherapie nicht sinnvoll.
TDF+DDI sind relativ toxisch und zeigten zuletzt in vielen Studien eine schlechte Wirksamkeit (siehe auch Problematische Primärtherapien). TDF+ABC dürften aufgrund rascher Resistenzbildung problematisch sein. Antagonistisch und damit kontraindiziert sind AZT+D4T und FTC+3TC.
Auch eine „Schaukeltherapie“ mit regelmäßigem Wechsel von einem Backbone zum anderen kann derzeit nicht empfohlen werden, obwohl Studien zeigen, dass diese Strategie zumindest nicht schadet (Molina 1999, Martinez-Picado 2003).
Literatur zu Nukleosid- und Nukleotidanaloga
Arribas JR, Pozniak AL, Gallant JE, et al. Tenofovir disoproxil fumarate, emtricitabine, and efavirenz compared with zidovudine/lamivudine and efavirenz in treatment-naive patients: 144-week analysis. J AIDS 2008;47:74-8.
Behrens GM, Reiss P. Abacavir and cardiovascular risk. Curr Opin Infect Dis 2010, 23:9-14.
Benson CA, van der Horst C, Lamarca A, et al. A randomized study of emtricitabine and lamivudine in stably suppressed patients with HIV. AIDS 2004, 18:2269-76.
Berenguer J, González J, Ribera E, et al. Didanosine, lamivudine, and efavirenz versus zidovudine, lamivudine, and efavirenz for the initial treatment of HIV type 1 infection: final analysis (48 weeks) of a prospective, randomized, noninferiority clinical trial, GESIDA 3903. Clin Infect Dis 2008, 47:1083-92.
Bonjoch A, Paredes R, Galvez J, et al. Antiretroviral treatment simplification with 3 NRTIs or 2 NRTIs plus nevirapine in HIV-1-infected patients treated with successful first-line HAART. J AIDS 2005, 39:313-6.
Brinkman K, Smeitink JA, Romijn JA, Reiss P. Mitochondrial toxicity induced by nucleoside-analogue reverse-transcriptase inhibitors is a key factor in the pathogenesis of ART-related lipodystrophy. Lancet 1999, 354:1112-5.
Brothers CH, Hernandez JE, Cutrell AG, et al. Risk of myocardial infarction and abacavir therapy: no increased risk across 52 GlaxoSmithKline-sponsored clinical trials in adult subjects. J AIDS 2009;51:20-28.
Campbell T, Smeaton L, Kumarasamy N, et al. Efficacy and Safety of EFV with either Co-formulated 3TC/ZDV or FTC/TDF for Initial Treatment of HIV-1-infected Men and Women in Diverse Multinational Settings: ACTG PEARLS Study. Abstract 149LB, 18th CROI 2011, Boston.
Carr A, Workman C, Smith DE, et al. Abacavir substitution for nucleoside analogs in patients with HIV lipoatrophy: a randomized trial. JAMA 2002, 288:207-15.
Clumeck N, Goebel F, Rozenbaum W, et al. Simplification with abacavir-based triple nucleoside therapy versus continued protease inhibitor-based highly active antiretroviral therapy in HIV-1-infected patients with undetectable plasma HIV-1 RNA. AIDS 2001, 15:1517-26.
Concorde: MRC/ANRS randomised double-blind controlled trial of immediate and deferred zidovudine in symptom-free HIV infection. Lancet 1994, 343:871-81.
Cooper D, Bloch M, Humphries, et al. Simplification with fixed-dosed tenofovir/emtricitabine or abacavir/lamivudine in adults with suppressed HIV replication: the STEAL study, a randomized, open-label, 96-week, non-inferiority trial. Abstract 576, 16th CROI 2009 Montréal.
Crane H, Harrington R, Van Rompaey S, Kitahata M. Didanosine and lower baseline body weight are associated with declining renal function among patients receiving tenofovir. Abstract 780, 13th CROI 2006, Denver.
Crespo M, Ribera E, Suárez-Lozano I, et al. Effectiveness and safety of didanosine, lamivudine and efavirenz versus zidovudine, lamivudine and efavirenz for the initial treatment of HIV-infected patients from the Spanish VACH cohort. J Antimicrob Chemother 2009, 63:189-96.
De la Rosa R, Harris M, Uyeda L, et al. Life-threatening reaction after first ever dose of abacavir in an HIV-1-infected patient. AIDS 2004, 18:578-9.
DeJesus E, Herrera G, Teofilo E, et al. Abacavir versus zidovudine combined with lamivudine and efavirenz, for the treatment of antiretroviral-naive HIV-infected adults. Clin Infect Dis 2004, 39:1038-46.
DeJesus E, McCarty D, Farthing CF, et al. Once-daily versus twice-daily lamivudine, in combination with zidovudine and efavirenz, for the treatment of antiretroviral-naive adults with HIV infection. CID 2004, 39:411-8.
Delta: a randomised double-blind controlled trial comparing combinations of zidovudine plus didanosine or zalcitabine with zidovudine alone in HIV-infected individuals. Lancet 1996, 348: 283-91.
Ding X, Andraca-Carrera E, Cooper C. No association of myocardial infarction with ABC use: An FDA meta-analysis, Abstract 808, 18th CROI 2011, Boston.
El-Sahly HM. Development of abacavir hypersensitivity reaction after rechallenge in a previously asymptomatic patient. AIDS 2004,18:359-60.
Eron JJ, Benoit SL, Jemsek J, et al. Treatment with lamivudine, zidovudine, or both in HIV-positive patients with 200 to 500 CD4+ cells per cubic millimeter. New Eng J Med 1995, 333:1662.
Fischl MA, Parker CB, Pettinelli C, et al. A randomized controlled trial of a reduced daily dose of zidovudine in patients with the acquired immunodeficiency syndrome. N Engl J Med 1990; 323:1009-14.
Fischl MA, Richman DD, Grieco MH, et al. The efficacy of azidothymidine (AZT) in the treatment of patients with AIDS and AIDS-related complex. A double-blind, Plazebo-controlled trial. N Engl J Med 1987; 317:185-91.
Fischl MA, Richman DD, Hansen N, et al. The safety and efficacy of zidovudine (AZT) in the treatment of subjects with mildly symptomatic HIV infection. A double-blind, Plazebo-controlled trial. Ann Intern Med 1990; 112:727-37.
Frampton JE, Perry CM. Emtricitabine: a review of its use in the management of HIV infection. Drugs 2005, 65:1427-48.
Fux C, Simcock M, Wolbers M, et al. Tenofovir treatment is associated with a decrease in calculated glomerular filtration rates in a large observational cohort. Abstract 834, 14th CROI 2007, Los Angeles.
Gallant JE, DeJesus E, Arribas JR, et al. Tenofovir DF, emtricitabine, and efavirenz vs. zidovudine, lamivudine, and efavirenz for HIV. N Engl J Med 2006, 354:251-60.
Gallant JE, Parish MA, Keruly JC, Moore RD. Changes in renal function associated with tenofovir disoproxil fumarate treatment, compared with nucleoside reverse-transcriptase inhibitor treatment. Clin Infect Dis 2005, 40:1194-8.
Gallant JE, Staszewski S, Pozniak AL, et al. Efficacy and safety of tenofovir DF vs stavudine in combination therapy in antiretroviral-naive patients: a 3-year randomized trial. JAMA 2004, 292: 191-201.
Gallant JE, Winston JA, DeJesus E, et al. The 3-year renal safety of a tenofovir disoproxil fumarate vs. a thymidine analogue-containing regimen in antiretroviral-naive patients. AIDS 2008, 22:2155-63.
Galli M, Ridolfo AL, Adorni F, et al. Body habitus changes and metabolic alterations in protease inhibitor-naive HIV-1-infected patients treated with two nucleoside reverse transcriptase inhibitors. JAIDS 2002, 29: 21-31.
Gulick RM, Ribaudo HJ, Shikuma CM, et al. Triple-nucleoside regimens versus efavirenz-containing regimens for the initial treatment of HIV-1 infection. N Engl J Med 2004, 350:1850-1861.
Harrigan PR Stone C, Griffin P, et al. Resistance profile of the HIV type 1 reverse transcriptase inhibitor abacavir (1592U89) after monotherapy and combination therapy. JID 2000, 181:912-920.
Harris M, Back D, Kewn S, et al. Intracellular carbovir triphosphate levels in patients taking abacavir once a day. AIDS 2002, 16:1196-7
Havlir DV, Gilbert PB, Bennett K, et al. Effects of treatment intensification with hydroxyurea in HIV-infected patients with virologic suppression. AIDS 2001, 15: 1379-88.
Havlir DV, Tierney C, Friedland GH, et al. In vivo antagonism with zidovudine plus stavudine combination therapy. J Infect Dis 2000, 182: 321-5.
Hetherington S, Hughes AR, Mosteller M, et al. Genetic variations in HLA-B region and hypersensitivity reactions to abacavir. Lancet 2002, 359:1121-2.
Hoy JF, Gahan ME, Carr A, et al. Changes in mitochondrial DNA in peripheral blood mononuclear cells from HIV-infected patients with lipoatrophy randomized to receive abacavir. J Infect Dis 2004, 190:688-92.
Jablonowski H, Arasteh K, Staszewski S, et al. A dose comparison study of didanosine in patients with very advanced HIV infection who are intolerant to or clinically deteriorate on zidovudine. AIDS 1995, 9:463-469.
John M, McKinnon EJ, James IR, et al. Randomized, controlled, 48 week study of switching stavudine and/or protease inhibitors to Combivir/abacavir to prevent or reverse lipoatrophy in HIV-infected patients. JAIDS 2003, 33: 29-33.
Karras A, Lafaurie M, Furco A, et al. Tenofovir-related nephrotoxicity in HIV-infected patients: three cases of renal failure, Fanconi syndrome, and nephrogenic diabetes insipidus. Clin Infect Dis 2003; 36:1070-1073
Katlama C, Fenske S, Gazzard B, et al. TRIZAL study: switching from successful HAART to Trizivir (abacavir-lamivudine-zidovudine combination tablet): 48 weeks efficacy, safety and adherence results. HIV Medicine 2003, 4: 79-86.
Kirk O, Mocroft A, Reiss P, et al. Chronic kidney disease and exposure to ART in a large cohort with long-term follow-up: The EuroSIDA Study. Abstract 107LB, 17th CROI 2010, San Francisco.
Kuritzkes DR, Marschner I, Johnson VA, et al. Lamivudine in combination with zidovudine, stavudine, or didanosine in patients with HIV-1 infection. A randomized, double-blind, placebo-controlled trial. AIDS 1999, 13:685-94.
Llibre JM, Domingo P, Palacios R, et al. Sustained improvement of dyslipidaemia in HAART-treated patients replacing stavudine with tenofovir. AIDS 2006, 20:1407-14.
Mallal S, Nolan D, Witt C, et al. Association between presence of HLA-B*5701, HLA-DR7, and HLA-DQ3 and hypersensitivity to HIV-1 reverse-transcriptase inhibitor abacavir. Lancet 2002, 359:727-32.
Mallal S, Phillips E, Carosi G, et al. HLA-B*5701 screening for hypersensitivity to abacavir. N Engl J Med 2008, 358:568-79.
Mallal SA, John M, Moore CB, James IR, McKinnon EJ. Contribution of nucleoside analogue reverse transcriptase inhibitors to subcutaneous fat wasting in patients with HIV infection. AIDS 2000, 14:1309-1316.
Martin A, Bloch M, Amin J, et al. Simplification of antiretroviral therapy with tenofovir-emtricitabine or abacavir-lamivudine: a randomized, 96-week trial. Clin Infect Dis 2009, 49:1591-601.
Martinez E, Arnaiz JA, Podzamczer D, et al. Substitution of nevirapine, efavirenz or abacavir for protease inhibitors in patients with HIV infection. N Eng J Med 2003, 349:1036-46.
Martinez E, Arranz JA, Podzamczer D, et al. A simplification trial switching from nucleoside reverse transcriptase inhibitors to once-daily fixed-dose abacavir/lamivudine or tenofovir/emtricitabine in HIV-1-infected patients with virological suppression. J AIDS 2009;51:290-297.
Martinez E, Arranz JA, Podzamczer D, et al. Efficacy and safety of NRTIs switch to tenofovir plus emtricitabine (vs. abacavir plus lamivudine (Kivexa) in patients with virologic suppression receiving a lamivudine containing HAART: the BICOMBO study. Abstract WESS102, 4th IAS 2007, Sydney.
Martinez E, Milinkovic A, de Lazzari E, et al. Pancreatic toxic effects associated with co-administration of didanosine and tenofovir in HIV-infected adults. Lancet 2004, 364:65-7.
Martinez-Picado J, Negredo E, Ruiz L, et al. Alternation of antiretroviral drug regimens for HIV infection. Ann Intern Med 2003; 139: 81-9.
Mathias AA, Hinkle J, Menning M, Hui J, Kaul S, Kearney BP. Bioequivalence of efavirenz/emtricitabine/tenofovir disoproxil fumarate single-tablet regimen. J Acquir Immune Defic Syndr 2007;46:167-73.
Mauss S, Berger F, Schmutz G. Antiretroviral therapy with tenofovir is associated with mild renal dysfunction. AIDS 2005, 19:93-5.
Mauss S, Corzillius M, Wolf E, et al. Risk factors for the HIV-associated lipodystrophy syndrome in a closed cohort of patients after 3 years of antiretroviral treatment. HIV Med 2002, 3:49-55.
Miller V, Stark T, Loeliger AE, Lange JM. The impact of the M184V substitution in HIV-1 reverse transcriptase on treatment response. HIV Med 2002, 3:135-45.
Mokrzycki MH, Harris C, May H, et a. Lactic acidosis associated with stavudine administration: a report of 5 cases. CID 2000, 30:198-200.
Molina JM, Chene G, Ferchal F, et al. The ALBI trial: a randomized controlled trial comparing stavudine plus didanosine with zidovudine plus lamivudine and a regimen alternating both combinations in previously untreated patients infected with HIV. J Infect Dis 1999, 180: 351-8.
Molina JM, Journot V, Morand-Joubert L, et al. Simplification therapy with once-daily emtricitabine, didanosine, and efavirenz in HIV-1-infected adults with viral suppression receiving a protease inhibitor-based regimen: a randomized trial. J Infect Dis 2005, 191:830-9.
Molina JM, Marcelin AG, Pavie J, et al. Didanosine in HIV-1-infected patients experiencing failure of antiretroviral therapy: a randomized placebo-controlled trial. J Infect Dis 2005, 191:840-7.
Moyle G, Baldwin C, Langroudi B, Mandalia S, Gazzard BG. A 48 week, randomized, open label comparison of three abacavir-based substitution approaches in the management of dyslipidemia and peripheral lipoatrophy. J AIDS 2003, 33: 22-28.
Moyle G, Boffito M. Unexpected drug interactions and adverse events with antiretroviral drugs. Lancet 2004, 364:8-10.
Moyle GJ, Dejesus E, Cahn P, et al. Abacavir once or twice daily combined with once-daily lamivudine and efavirenz for the treatment of antiretroviral-naive HIV-infected adults: results of the ziagen once daily in antiretroviral combination study. J AIDS 2005;38:417-425.
Opravil M, Hirschel B, Lazzarin A, et al. A randomized trial of simplified maintenance therapy with abacavir, lamivudine, and zidovudine in HIV infection. J Inf Dis 2002, 185:1251-1260.
Peyriere H, Reynes J, Rouanet I, et al. Renal tubular dysfunction associated with tenofovir therapy: report of 7 cases. J AIDS 2004, 35:269-73.
Piscitelli SC, Gallicano KD. Interactions among drugs for HIV and opportunistic infections. N Engl J Med 2001, 344:984-96.
Post FA, Moyle GJ, Stellbrink HJ, et al. Randomized comparison of renal effects, efficacy, and safety with once-daily abacavir/lamivudine versus tenofovir/emtricitabine, administered with efavirenz, in antiretroviral-naive, HIV-1-infected adults: 48-week results from the ASSERT study. J AIDS 2010, 55:49-57.
Pozniak AL, Gallant JE, DeJesus E, et al. Tenofovir disoproxil fumarate, emtricitabine, and efavirenz versus fixed-dose zidovudine/lamivudine and efavirenz in antiretroviral-naive patients: virologic, immunologic, and morphologic changes–a 96-week analysis. J AIDS 2006; 43: 535-40.
Robbins BL, Srinivas RV, Kim C, et al. Anti-HIV activity and cellular metabolism of a potential prodrug of the acyclic nucleoside phosphonate 9-R-(2-PMPA), Bis PMPA. Antimicrob Agents Chemother 1998, 42:612-7.
Robbins GK, De Gruttola V, Shafer RW, et al. Comparison of sequential three-drug regimens as initial therapy for HIV-1 infection. N Engl J Med 2003; 349: 2293-303.
Rousseau FS, Wakeford C, Mommeja-Marin H, et al. Prospective randomized trial of emtricitabine versus lamivudine short-term monotherapy in HIV-infected patients. J Infect Dis 2003;188:1652-8.
Saag MS, Cahn P, Raffi F, et al. Efficacy and safety of emtricitabine vs stavudine in combination therapy in antiretroviral-naive patients: a randomized trial. JAMA 2004, 292:180-9.
Sabin CA, Worm SW, Weber R, et al. Use of nucleoside reverse transcriptase inhibitors and risk of myocardial infarction in HIV-infected patients enrolled in the D:A:D study: a multi-cohort collaboration. Lancet 2008, 371:1417-1426.
Saravolatz LD Winslow DL, Collins G, et al. Zidovudine alone or in combination with didanosine or zalcitabine in HIV-infected patients with the AIDS or fewer than 200 CD4 cells per cubic millimeter. New Eng J Med 1996, 335:1099-1106.
Sax PE, Tierney C, Collier AC, et al. Abacavir-lamivudine versus tenofovir-emtricitabine for initial HIV-1 therapy. NEJM 2009, 361:2230-40.
Schaaf B, Aries SP, Kramme E, et al. Acute renal failure associated with tenofovir treatment in a patient with AIDS. CID 2003, 37:e41-3.
Schooley RT, Ruane P, Myers RA, et al. Tenofovir DF in antiretroviral-experienced patients: results from a 48-week, randomized, double-blind study. AIDS 2002, 16:1257-63.
Shafer RW, Smeaton LM, Robbins GK, et al. Comparison of four-drug regimens and pairs of sequential three-drug regimens as initial therapy for HIV-1 infection. N Engl J Med 2003; 349: 2304-15.
Shah SS, Rodriguez T, McGowan JP. Miller Fisher variant of Guillain-Barre syndrome associated with lactic acidosis and stavudine therapy. Clin Infect Dis 2003, 36:e131-3.
SMART. Use of nucleoside reverse transcriptase inhibitors and risk of myocardial infarction in HIV-infected patients. AIDS 2008, 22:F17-F24.
Smith K, Fine D, Patel P, et al. Efficacy and safety of abacavir/lamivudine compared to tenofovir/emtricitabine in combination with once-daily lopinavir/ritonavir) through 48 weeks in the HEAT study. Abstract 774, 15th CROI 2008, Boston.
Smith KY, Patel P, Fine D, et al. Randomized, double-blind, placebo-matched, multicenter trial of abacavir/lamivudine or tenofovir/emtricitabine with lopinavir/ritonavir for initial HIV treatment. AIDS 2009, 23:1547-56.
Sosa N, Hill-Zabala C, Dejesus E, et al. Abacavir and lamivudine fixed-dose combination tablet once daily compared with abacavir and lami-vudine twice daily in HIV-infected patients over 48 weeks (ESS30008, SEAL). J AIDS 2005, 40:422-7.
Spruance SL, Pavia AT, Mellors JW, et al. Clinical efficacy of monotherapy with stavudine compared with zidovudine in HIV-infected, zidovudine-experienced patients. A randomized, double-blind, controlled trial. Ann Int Med 1997, 126:355-363.
Squires K, Pozniak AL, Pierone G, et al. Tenofovir disoproxil fumarate in nucleoside-resistant HIV-1 infection. Ann Int Med 2003, 139: 313-320.
Staszewski S, Hill AM, Bartlett J, et al. Reductions in HIV-1 disease progression for zidovudine/lamivudine relative to control treatments: a meta-analysis of controlled trials. AIDS 1997, 11:477-483.
Staszewski S, Keiser P, Montaner J, et al. Abacavir-lamivudine-zidovudine vs indinavir-lamivudine-zidovudine in antiretroviral naïve HIV-infected adults: a randomized equivalence trial. JAMA 2001, 285: 1155-1163.
Stellbrink HJ, Orkin C, Arribas JR, et al. Comparison of changes in bone density and turnover with abacavir-lamivudine versus tenofovir-emtricitabine in HIV-infected adults: 48-week results from the ASSERT study. Clin Infect Dis 2010, 51:963-72.
Suo Z, Johnson KA. Selective inhibition of HIV-1 reverse transcriptase by an antiviral inhibitor, (R)-9-(2-Phosphonylmethoxypropyl)adenine. J Biol Chem 1998, 273:27250-8.
Taburet AM, Piketty C, Chazallon C, et al. Interactions between atazanavir-ritonavir and tenofovir in heavily pretreated human immunodeficiency virus-infected patients. Antimicrob Agents Chemother 2004, 48:2091-6.
Tebas P, Zhang J, Hafner R, et al. Peripheral and visceral fat changes following a treatment switch to a non-thymidine analogue or a nucleoside-sparing regimen in HIV-infected subjects with peripheral lipoatrophy: results of ACTG A5110. J Antimicrob Chemother 2009 Mar 19.
Valdez JR, Cassetti I, Suleiman JM, et al. The safety and efficacy of switching stavudine to tenofovir df in combination with lamivudine and efavirenz in hiv-1-infected patients: three-year follow-up after switching therapy. HIV Clin Trials 2007;8:381-90.
Volberding PA, Lagakos SW, Koch MA, et al. Zidovudine in asymptomatic HIV infection. A controlled trial in persons with fewer than 500 CD4-positive cells per cubic millimeter. N Engl J Med 1990; 322:941-9.
Nicht-Nukleosidische Reverse-Transkriptase-Inhibitoren (NNRTIs)
Wirkungsweise
NNRTIs wurden 1990 erstmals beschrieben. Zielenzym ist wie bei den Nukleosidanaloga das Enzym Reverse Transkriptase. NNRTIs sind jedoch keine „falschen“ Bausteine, sondern binden direkt und nicht-kompetitiv an das Enzym in einem Bereich, der nahe an der Substratbindungsstelle für Nukleoside liegt. Dadurch wird ein Komplex gebildet, durch den eine katalytisch aktive Bindungsstelle der Reversen Transkriptase blockiert wird. Diese kann nun weniger Nukleoside binden; die Polymerisation wird deutlich verlangsamt, die Virusreplikation gehemmt. NNRTIs müssen im Gegensatz zu den NRTIs nicht erst von der Zelle aktiviert werden.
Die drei NNRTIs Nevirapin, Delavirdin und Efavirenz kamen zwischen 1996 und 1998 auf den Markt. Zwar zeigten Studien wie ACTG 241 oder INCAS schon früh die Überlegenheit einer Dreifach- gegenüber einer Zweifach-Nukes-Therapie (D’Aquila 1996, Raboud 1999, Conway 2000), doch war der „Start“ der NNRTIs eher zögerlich und bei weitem nicht so medienwirksam wie die Einführung der PIs.
Dies lag an der früh gemachten Beobachtung, dass eine funktionelle Monotherapie mit NNRTIs, also das bloße Hinzufügen zu einem versagenden Regime, praktisch wirkungslos ist. Auch konnte man anfangs mit der problematischen Resistenzentwicklung nicht richtig umgehen: Die Gefahr von Resistenzen ist nicht nur sehr hoch; Resistenzen können auch sehr schnell auftreten, sie bedeuten zudem fast immer eine Resistenz gegen die gesamte Klasse. Wird bei insuffizienter Virussuppression zu lange gewartet, ist die Kreuzresistenz so gut wie sicher: Eine Punktmutation an der Position 103 (K103N) der hydrophoben Bindungsstelle genügt. Es wurden inzwischen sogar Resistenzen bei Müttern beschrieben, die im Rahmen einer Transmissionsprophylaxe nur einmalig Nevirapin eingenommen hatte. In großen Studien lag die Rate der NNRTI-Mutationen nach einer zum Teil einmaligen perinatalen Nevirapin-Mono-Prophylaxe zwischen 14 und besorgniserregenden 65 % (Cunningham 2002, Jourdain 2004, Johnson 2005). Dies kann den Erfolg späterer NNRTI-Therapien beeinträchtigen (Lockman 2010). Die NNRTI-Resistenz kommt schneller als man denkt! Möglicherweise wird dies durch die lange Halbwertszeit begünstigt (Muro 2005). Deswegen sollten NNRTIs einige Tage vor den übrigen Medikamenten abgesetzt werden, wenn eine Therapiepause notwendig wird (siehe Kapitel Therapiepausen). Die rasche Resistenzentwicklung spiegelt sich auch in der zunehmenden Zahl primär übertragener Resistenzen wider: In 2001/2002 war in Europa bei fast 10 % aller akut Infizierten eine NNRTI-Resistenz nachweisbar (Wensing 2005). Ist sie einmal da, braucht ein NNRTI nicht begonnen oder fortgeführt werden. Es ändert sich immunologisch-virologisch nichts (Piketty 2004), weil die Replikationsfähigkeit von HIV durch NNRTI-Mutationen nicht reduziert wird wie bei einigen PI- oder NRTI-Mutationen.
Trotz der Resistenzprobleme hat sich jedoch gezeigt, dass NNRTIs sehr effektiv sind, wenn sie mit Nukleosidanaloga kombiniert werden. In ihrer immunologisch-virologischen Wirkung sind NNRTIs den PIs bei therapienaiven Patienten mindestens gleichwertig (Torre 2001, Robbins 2003, Soriano 2011). Studien wie ACTG 5142 oder FIRST scheinen die Überlegenheit noch zu untermauern (MacArthur 2006, Riddler 2008). Allerdings ist im Gegensatz zu den PIs ein klinischer Benefit durch die NNRTIs bislang nicht bewiesen, und zur Zulassung führten ausschließlich Surrogatmarker-Studien. Auch ist der Effekt der NNRTIs bei vorbehandelten Patienten wahrscheinlich etwas schwächer im Vergleich zu den PIs (Yazdanpanah 2004).
Die geringe Pillenzahl und die insgesamt gute Verträglichkeit haben dazu beigetragen, dass Nevirapin und Efavirenz ein wichtiger Bestandteil antiretroviraler Therapien geworden sind und vielerorts den PIs den Rang abgelaufen haben. So haben viele randomisierte Studien gezeigt, dass bei guter virologischer Suppression der Wechsel von einem PI auf einen NNRTI möglich ist. Teilweise war die antivirale Wirksamkeit sogar besser als unter dem fortgesetzten PI-Regime (siehe das Kapitel Wann umstellen?).
Sowohl Nevirapin als auch Efavirenz werden durch das Cytochrom P450-System metabolisiert. Nevirapin ist ein Induktor, Efavirenz sowohl Induktor als auch Inhibitor der Cytochrom-P-450-Isoenzyme. Bei der Kombination von Efavirenz mit Saquinavir bzw. Lopinavir sind die Interaktionen so stark, dass Dosisanpassungen von Efavirenz notwendig sind.
Bis heute gibt es keine Studie, die eindeutig gezeigt hat, dass ein NNRTI effektiver ist als die anderen. Während Delavirdin heute aus diversen Gründen keine Rolle spielt (s. unten) und Etravirin nur als Salvage-Substanz fungiert, stehen Nevirapin und Efavirenz gleichberechtigt nebeneinander (Mbuagbaw 2010). In 2NN („The Double Non-Nucleoside Study“) wurden Nevirapin und Efavirenz in einer großen randomisierten Studie verglichen (Van Leth 2004). Insgesamt 1.216 Patienten erhielten zu einem Backbone aus D4T+3TC jeweils entweder Nevirapin 1 x 400 mg, Nevirapin 2 x 200 mg, Efavirenz 1 x 600 mg oder Efavirenz 1 x 800 mg plus Nevirapin 1 x 400 mg. Der einzige signifikante virologische Unterschied war ein Vorteil des Efavirenz-Arms gegenüber dem Doppel-NNRTI-Arm, was vor allem auf die erhöhte Toxizität in letzterem zurückzuführen war. Im Nevirapin-Arm mit 1 x 400 mg waren zudem schwere hepatische Nebenwirkungen häufiger als im Efavirenz-Arm, dafür wurden die Lipide durch Nevirapin günstiger beeinflusst. Die Hepatotoxizität im Once-Daily-Arm mit Nevirapin wurde allerdings fast ausschließlich in einem einzigen thailändischen Zentrum beobachtet (Storfer 2005). In einer randomisierten Studie war unter Once-Daily Nevirapin keine erhöhte Hepatotoxizität zu beobachten (Podzamczer 2008). Auch in einer Substudie der randomisierten FIRST-Studie gab es keine Unterschiede zwischen Efavirenz und Nevirapin hinsichtlich der virologischen Effektivität (van den Berg 2008). In einer kleinen Studie waren unter Nevirapin mehr Patienten in ultrasensitiven Assays unter der Nachweisgrenze von 1 Kopie/ml als unter Efavirenz (Haïm-Boukobza 2011).
2NN, FIRST, aber auch Switch-Studien wie NEFA (Martinez 2003) zeigen, dass bei der Wahl zwischen Nevirapin und Efavirenz vor allem Nebenwirkungsprofile (siehe unten) und patientenspezifische Faktoren berücksichtigt werden sollten (Reviews: Sheran 2005, Mbuagbaw 2010). Mit Etravirin gibt es seit 2008 einen ersten Zweitgenerations-NNRTI, der eine Option bei NNRTI-Resistenzen gegenüber Nevirapin oder Efavirenz sein kann.
EinzelsubstanzenNevirapin (Viramune®) war 1997 der erste zugelassene NNRTI. Die Kombination mit AZT+DDI ist die älteste Dreifachkombination überhaupt (D’Aquila 1996). In frühen randomisierten Studien war Nevirapin so effektiv wie Indinavir (van Leeuwen 2003) und trendweise besser als Nelfinavir (Podzamczer 2002). In der kürzlich veröffentlichten ARTEN-Studie war die virologische Effektivität mit geboostertem Atazanavir vergleichbar (Soriano 2011), in OCTANE-II mit der von Lopinavir/r (McIntyre 2010). Nevirapin ist langfristig sehr gut verträglich und wirkt sich günstig auf das Lipidprofil aus (Van der Valk 2001, Van Leth 2004). In einer randomisierten Studie verbesserten sich die Lipide nach Ersatz von Efavirenz (Parienti 2007). Ob dies hilft, kardiovaskuläre Ereignisse zu verhindern, ist allerdings unklar.
Nevirapin verursacht in bis zu 20 % eine Leberwerterhöhung, die selten auch schwer sein kann. Es sollte daher immer einschleichend dosiert und während der ersten 8 Wochen die Transaminasen alle 2 Wochen kontrolliert werden. Exantheme (Rash, Ausschlag) treten in 15-20 % auf und erfordern in bis zu 7 % den Abbruch (Miller 1997). Sie lassen sich durch Antihistaminika oder Steroid-Prophylaxen nicht verhindern (GESIDA 2004, Launay 2004). Bei isoliertem Rash oder isolierter Transaminasenerhöhung (bis 5-facher Normwert) kann oft weiter behandelt werden. Doch Vorsicht, wenn beides vorliegt! Bei Rash wird ein Abbruch schon bei leicht erhöhten Transaminasen (> 2-facher Normwert) empfohlen. Die ersten 18 Wochen sind kritisch, allerdings kann die Lebertoxizität auch später auftreten (Sulkowski 2002). Patienten mit chronischen Hepatitiden sind gefährdet, ebenso Frauen mit niedrigem Körpergewicht (Sulkowski 2000, Sanne 2005, Kappelhoff 2005).
Ein erhöhtes Risiko besteht wohl auch bei gutem Immunstatus. Für Frauen mit CD4-Zellen über 250/μl ist das Risiko 12-fach erhöht (11 % versus 0,9 %), bei Männern steigt das Risiko ab 400 CD4-Zellen/µl (6,3 % versus 1,2 %). Obgleich einige Studien die Assoziation mit dem Immunstatus nicht nachvollziehen konnten (Manfredi 2006, Wolf 2006, Chu 2010), sollte Nevirapin bei therapienaiven Patienten oberhalb dieser Werte nicht begonnen werden.
Bei vorbehandelten Patienten, die bei guter Virussuppression auf Nevirapin wechseln, scheint dagegen das Risiko auch bei guten CD4-Zellen nicht erhöht zu sein (Mocroft 2007, De Lazzari 2008, Wit 2008). Im August 2010 änderte die EMEA die Warnhinweise in der Fachinformation – bei einer Viruslast unter 50 Kopien/ml kann unabhängig von der CD4-Zellzahl auf Nevirapin umgestellt werden.
Wahrscheinlich gibt es eine genetische Prädisposition – Zusammenhänge mit HLA-(Martin 2005) und Drug-Transporter-Genvarianten (Haas 2006, Ritchie 2006) sind beschrieben. Allerdings kann bislang kein Test eine Unverträglichkeit zuverlässig vorhersagen (Yuan 2011). Häufig sind γ-GT-Erhöhungen, die die Patienten fälschlicherweise dem Verdacht übermäßigen Alkoholkonsums aussetzen können.
Die Pharmakokinetik erlaubt die einmal tägliche Gabe (Van Heeswijk 2000). Schon in 2NN oder Atlantic wurde Nevirapin mit Erfolg so eingesetzt (van Leeuwen 2003, van Leth 2004). Auch in anderen Studien zeigten sich keine Unterschiede, weder hinsichtlich der Toxizität, noch hinsichtlich der antiretroviralen Vorbehandlung (Calmy 2009, Podzamczer 2009). Die Einmalgabe von Nedvirapin ist allerdings bislang nicht zugelassen. In der VERxVE-Studie zeigte sich eine gute Wirksamkeit einer Extended-Release-Formulierung von Nevirapin (Gathe 2010), der Launch ist für Mitte 2011 geplant.
Efavirenz (Sustiva®) war der dritte NNRTI und der erste, bei dem gezeigt wurde, dass NNRTIs bei nicht oder gering vorbehandelten Patienten mindestens gleichwertig, wahrscheinlich sogar besser sind als PIs. Die 006-Studie zeigte die Überlegenheit gegenüber Indinavir (Staszewski 1999). Seitdem wurde Efavirenz viel mit anderen Substanzen verglichen und schnitt fast immer gut ab. In ACTG 5095 war es besser als Abacavir (Gulick 2004), in ACTG 384 besser als Nelfinavir (Robbins 2003, Shafer 2003) und in AI424-034 und ACTG 5202 wenigstens so effektiv wie Atazanavir bzw. Atazanavir/r (Squires 2004, Daar 2011). In ACTG 5142 zeichnete sich eine Überlegenheit gegenüber Lopinavir/r ab, obgleich im Efavirenz-Arm häufiger Resistenzmutationen beobachtet wurden (Riddler 2008).
Auch wenn Efavirenz in vielen Leitlinien als ein Medikament der ersten Wahl gilt, ist es nicht ohne Probleme. Typisch sind (meist) moderate ZNS-Störungen. Um diese zu „verschlafen“, sollten Patienten angewiesen werden, Efavirenz abends vor dem Schlafengehen einzunehmen. Die ZNS-Störungen manifestieren sich als Schwindel und Benommenheit („dizzyness“), aber auch als sehr lebhafte oder gar Alpträume. Die Verkehrsfähigkeit kann eingeschränkt sein. Patienten im Schichtdienst sollten eher kein Efavirenz einnehmen. Die Beschwerden korrelieren wahrscheinlich mit hohen Plasmaspiegeln (Marzolini 2001), und es scheint eine genetische Prädisposition vor allem bei afrikanischen Patienten zu geben (Haas 2004, Wyen 2008). Untersuchungen zeigen, dass Efavirenz die Schlafarchitektur stört (Gallego 2004). In einer Studie berichteten nach vier Wochen 66 % der Patienten über Schwindel, 48 % über abnormale Träume, 37 % über Benommenheit und 35 % über Schlafstörungen (Fumaz 2002). Zwar bilden sich die Symptome meist zurück, doch können sie bei etwa einem Fünftel persistieren (Lochet 2003). Efavirenz sollte dann ersetzt werden. Eine Studie zeigte, dass die ZNS-Nebenwirkungen durch ein zweiwöchiges Einschleichen reduziert werden könnten – validiert ist dieses Vorgehen allerdings nicht (Gutiérrez-Valencia 2009).
Die Lipide werden nicht so günstig beeinflusst wie unter Nevirapin (Parienti 2007). Typisch für Efavirenz ist außerdem eine Gynäkomastie, die nicht nur psychisch belastend, sondern auch recht schmerzhaft sein kann (Rahim 2004). Kontraindiziert ist Efavirenz zudem in der Schwangerschaft. Bei Frauen in gebärfähigem Alter sollte man sich den Einsatz daher möglichst vermeiden, insbesondere bei Kinderwunsch ist Nevirapin zu bevorzugen. Im Vergleich zu Nevirapin gibt es dafür seltener Leberprobleme. Aufgrund der langen Halbwertszeit ist die Einmalgabe sicher und im Gegensatz zu Nevirapin auch zugelassen. Darüber hinaus gibt es Efavirenz seit 2007 in der fixen Kombination mit Tenofovir und FTC als Atripla®.
Tabelle 2.4. Häufigkeit der wichtigsten Nebenwirkungen von Nevirapin und Efavirenz (die Angaben basieren auf diversen, in diesem Kapitel zitierten Studien) |
||
|
Nevirapin |
Efavirenz |
|
| ZNS-Nebenwirkungen |
Selten |
58-66 % |
| Schwere ZNS-Nebenwirkungen |
sehr selten |
5-7 % |
| Hepatotoxizität |
17 % |
8 % |
| Teratogenität |
nein |
Ja |
| Dyslipidämie |
nein |
häufig |
| Gynäkomastie |
nein |
gelegentlich |
| Rash – Ausschlag |
15 % |
5 % |
Etravirin (Intelence®, TMC 125) von Tibotec bzw. Johnson & Johnson ist ein Diarylpyrimidin-(DAPY)-Analogon und der erste Zweitgenerations-NNRTI. Die in 2008 erteilte Zulassung beschränkt sich auf vorbehandelte Patienten mit geboosterten PI-Regimen. Etravirin wirkt gut gegen Wildtypen und klassische NNRTI-Resistenzmutationen wie K103N (Andries 2004). Die Resistenz-Barriere liegt offenbar höher als für andere NNRTIs, da Etravirin durch Konformationsänderungen flexibel an die Reverse Transkriptase binden kann (Vingerhoets 2005). Mutationen an der Bindungsstelle des Enzyms können so der Bindung und damit der Wirkung weniger etwas anhaben (Das 2004).
In Phase I/II-Studien senkte Etravirin die Viruslast bei therapienaiven Patienten um 1,99 Logstufen nach einer Woche (Gruzdev 2003), bei NNRTI-Mutationen waren es noch 0,89 Logstufen (Gazzard 2003). In C233, einer Phase II-Studie an 199 vorbehandelten Patienten mit NNRTI- und PI-Mutationen, lag die Viruslast nach 48 Wochen signifikant niedriger als unter Plazebo (TMC125 Writing Group 2007). Allerdings nahm die Wirkung mit zunehmenden NNRTI-Resistenzen deutlich ab. Eine weitere Phase II-Studie (C227) brachte einen ersten Rückschlag: in dieser wurde Etravirin gegen einen vom Behandler ausgewählten PI bei 116 Patienten mit NNRTI-Versagen verglichen. Sie wurde vorzeitig abgebrochen, da Etravirin signifikant unterlegen war (Ruxrungtham 2008). Seitens Tibotecs wurde argumentiert, dass die Baseline-Resistenzen in dieser Studie zahlreicher als erwartet gewesen wären. Außerdem zeigte die verwendete Formulierung von Etravirin eine geringe Bioverfügbarkeit, die inzwischen deutlich verbessert wurde (Kakuda 2008). Allerdings gelang es bisher nicht, pharmakokinetische Daten mit dem virologischen Erfolg in Verbindung zu bringen (Kakuda 2010).
Zur Zulassung von Etravirin führten zwei identische Phase III-Studien (DUET-1 und -2). In diesen erhielten insgesamt 1.203 Patienten mit Therapieversagen, einer NNRTI-Resistenz und mindestens drei primären PI-Resistenzen entweder Etravirin oder Plazebo, kombiniert jeweils mit Darunavir (Lazzarin 2007, Madruga 2007). Zusätzlich wurden mindestens zwei vom Behandler ausgewählten NRTIs sowie optional T-20 gegeben. Nach 96 Wochen erreichten 57 % unter Etravirin eine Viruslast unter 50 Kopien/ml, verglichen mit 36 % unter Plazebo (Katlama 2010). Allerdings nahm auch in den DUET-Studien die Wirkung mit zunehmender Zahl bestehender NNRTI-Mutationen ab, wie alle Substanzen braucht auch Etravirin gute, aktive Partner-Substanzen, um seine Wirkung voll zu entfalten (Tambuyzer 2010, Trottier 2010).
Vertragen wird Etravirin meist gut (Cohen 2009). In den DUET-Studien war die Verträglichkeit mit der von Plazebo vergleichbar. Lediglich der für NNRTIs typische Rash wurde öfter beobachtet (19 versus 11 %), allerdings war er meist mild (Katlama 2009). Im Oktober 2009 verschickte die Firma allerdings einen Rote-Hand-Brief, nachdem es vereinzelt Fälle schwerer Allergien (Toxischer epidermaler Nekrolyse, DRESS-Syndrom) gegeben hatte. Ein Wechsel von Efavirenz auf Etravirin kann helfen, die ZNS-Nebenwirkungen von Efavirenz zu reduzieren – Patienten, die Efavirenz gut vertragen, sehen allerdings keinen Vorteil durch einen Wechsel (Ngyen 2011, Waters 2011).
Relevante Interaktionen mit Methadon oder antiretroviralen Substanzen scheint es nicht zu geben, mit einer Ausnahme: so sinken die Etravirin-Spiegel signifikant, wenn es mit Tipranavir kombiniert wird (Kakuda 2006). Die Dosis liegt bei täglich 400 mg (2 mal täglich 2 Tabletten zu je 100 mg), die mit einer Mahlzeit eingenommen werden sollte, um die Resorption zu erhöhen.
Insgesamt ist Etravirin also eine wichtige, gut verträgliche Option bei vorbehandelten Patienten mit NNRTI-Resistenzen. Die Wirkung ist jedoch nicht unbegrenzt. Wie alle anderen antiretroviralen Medikamente benötigt auch Etravirin weitere aktive Substanzen, um nicht schnell verbrannt zu werden. Bei NRTI- und NNRTI-Resistenzen reicht es nicht, Etravirin mit neuen oder recycelten NRTIs zu kombinieren – es sollte daher immer mit einem geboosterten PI kombiniert werden.
Delavirdin (Rescriptor®) war im April 1997 der zweite von der FDA zugelassene NNRTI. Wegen der Pillenzahl und einer dreimal am Tag notwendigen Einnahme wird Delavirdin jedoch kaum verordnet. Man sollte die Verschreibung begründen können – Delavirdin ist in Europa nicht zugelassen. 1999 lehnte die EMEA einen Antrag wegen nicht ausreichender Wirksamkeitsdaten ab. Dabei dürfte Delavirdin etwa so effektiv sein wie die anderen NNRTIs (Conway 2000). Wahrscheinlich sind Exantheme (30 %) häufiger. Delavirdin erhöht die Plasmaspiegel diverser PIs (Harris 2002). Diesen Booster-Effekt zu nutzen hat sich jedoch nicht durchgesetzt.
Literatur zu NNRTIs
Andries K, Azijn H, Thielemans T, et al. TMC125, a novel next-generation nonnucleoside reverse transcriptase inhibitor active against nonnucleoside reverse transcriptase inhibitor-resistant human immunodeficiency virus type 1. Antimicrob Agents Chemother 2004; 48:4680-6.Calmy A, Vallier N, Nguyen A, et al. Safety and efficacy of once-daily nevirapine dosing: a multicohort study. Antivir Ther 2009, 14:931-8.
Chu KM, Boulle AM, Ford N, et al. Nevirapine-associated early hepatotoxicity: incidence, risk factors, and associated mortality in a primary care ART programme in South Africa. PLoS One 2010, 5:e9183.
Cohen CJ, Berger DS, Blick G, et al. Efficacy and safety of etravirine (TMC125) in treatment-experienced HIV-1-infected patients: 48-week results of a phase IIb trial. AIDS 2009, 23:423-6.
Conway B. Initial therapy with protease inhibitor-sparing regimens: evaluation of nevirapine and delavirdine. Clin Infect Dis. 2000, Suppl 2:S130-4.
Cozzi-Lepri A, Phillips AN, d’Arminio Monforte A, et al. Virologic and immunologic response to regimens containing nevirapine or efavirenz in combination with 2 nucleoside analogues in the I.Co.N.A.) study. J Infect Dis 2002, 185: 1062-9.
Cunningham CK, Chaix ML, Rekacewicz C, et al. Development of resistance mutations in women receiving standard antiretroviral therapy who received intrapartum nevirapine to prevent perinatal HIV type 1 transmission: a substudy of pediatric ACTG 316. JID 2002, 186:181-8.
Daar ES, Tierney C, Fischl MA, et al. Atazanavir plus ritonavir or efavirenz as part of a 3-drug regimen for initial treatment of HIV-1: A randomized trial. Ann Intern Med 2011, 154:445-456.
D’Aquila RT, Hughes MD, Johnson VA, et al. Nevirapine, zidovudine, and didanosine compared with zidovudine and didanosine in patients with HIV-1 infection. Ann Intern Med 1996, 124:1019-30.
Das K, Clark AD Jr, Lewi PJ, et al. Roles of conformational and positional adaptability in structure-based design of TMC125-R165335 (etravirine) and related NNRTIs that are highly potent and effective against wild-type and drug-resistant HIV-1 variants. J Med Chem 2004;47:2550-60.
De Lazzari E, León A, Arnaiz JA, et al. Hepatotoxicity of nevirapine in virologically suppressed patients according to gender and CD4 cell counts. HIV Med 2008, 9:221-6.
Fumaz CR, Tuldra A, Ferrer MJ, et al. Quality of life, emotional status, and adherence of HIV-1-infected patients treated with efavirenz versus PI-containing regimens. J AIDS 2002, 29:244-53.
Gallego L, Barreiro P, del Rio R, et al. Analyzing sleep abnormalities in HIV-infected patients treated with Efavirenz. Clin Infect Dis 2004, 38:430-2.
Gathe J, Knecht G, Orrell C, et al. 48 week (Wk) efficacy, pharmacokinetics (PK) and safety of once a day (QD) 400 mg nevirapine (NVP) extended release formulation (XR) for treatment of antiretroviral (ARV) naive HIV-1 infected patients (Pts) [VERxVE]. Abstract H-1808, 50th ICAAC 2010, Boston.
Gazzard BG, Pozniak AL, Rosenbaum W, et al. An open-label assessment of TMC 125 – new, next-generation NNRTI, for 7 days in HIV-1 infected individuals with NNRTI resistance. AIDS 2003;17:F49-54.
GESIDA 26/02 Study Group. Failure of Cetirizine to prevent nevirapine-associated rash: a double-blind placebo-controlled trial for the GESIDA 26/01 Study. J Acquir Immune Defic Syndr 2004, 37:1276-1281.
Gruzdev B, Rakhmanova A, Doubovskaya E, et al. A randomized, double-blind, placebo-controlled trial of TMC125 as 7-day monotherapy in antiretroviral naive, HIV-1 infected subjects. AIDS 2003;17: 2487-94.
Gulick RM, Ribaudo HJ, Shikuma CM, et al. Triple-nucleoside regimens versus efavirenz-containing regimens for the initial treatment of HIV-1 infection. N Engl J Med 2004, 350:1850-1861.
Gutiérrez-Valencia A, Viciana P, Palacios R, et al. Stepped-dose versus full-dose efavirenz for HIV infection and neuropsychiatric adverse events: a randomized trial. Ann Intern Med. 2009, 151:149-56.
Haas DW, Bartlett JA, Andersen JW, et al. Pharmacogenetics of nevirapine-associated hepatotoxicity: an Adult ACTG collaboration. Clin Infect Dis 2006, 43:783-6.
Haas DW, Ribaudo HJ, Kim RB, et al. Pharmacogenetics of efavirenz and central nervous system side effects: an Adult AIDS Clinical Trials Group study. AIDS 2004;18:2391-2400.
Haïm-Boukobza S, Morand-Joubert L, Flandre P, et al. Higher efficacy of nevirapine than efavirenz to achieve HIV-1 plasma viral load below 1 copy/ml. 70. AIDS 2011, 25:341-4.
Harris M, Alexander C, O’Shaughnessy M, Montaner JS. Delavirdine increases drug exposure of ritonavir-boosted protease inhibitors. AIDS 2002; 16: 798-9.
Hirschel B, Perneger T. No patient left behind–better treatments for resistant HIV infection. Lancet 2007; 370:3-5.
Johnson JA, Li JF, Morris L, et al. Emergence of drug-resistant hiv-1 after intrapartum administration of single-dose nevirapine is substantially underestimated. J Infect Dis 2005, 192:16-23.
Jourdain G, Ngo-Giang-Huong N, Le Coeur S, et al. Intrapartum exposure to nevirapine and subsequent maternal responses to nevirapine-based antiretroviral therapy. N Engl J Med 2004, 351:229-40.
Kakuda TN, Schöller-Gyüre M, Workman C, et al. Single- and multiple-dose pharmacokinetics of etravirine administered as two different formulations in HIV-1-infected patients. Antivir Ther 2008, 13:655-61.
Kakuda TN, Wade JR, Snoeck E, et al. Pharmacokinetics and pharmacodynamics of the non-nucleoside reverse-transcriptase inhibitor etravirine in treatment-experienced HIV-1-infected patients. Clin Pharmacol Ther 2010, 88:695-703.
Kappelhoff BS, van Leth F, Robinson PA, et al. Are adverse events of nevirapine and efavirenz related to plasma concentrations? Antivir Ther 2005, 10:489-98.
Katlama C, Clotet B, Mills A, et al. Efficacy and safety of etravirine at week 96 in treatment-experienced HIV type-1-infected patients in the DUET-1 and DUET-2 trials. Antivir Ther 2010, 15:1045-52.
Launay O, Roudiere L, Boukli N, et al. Assessment of cetirizine, an antihistamine, to prevent cutaneous reactions to nevirapine therapy: results of the viramune-zyrtec double-blind, placebo-controlled trial. Clin Infect Dis 2004, 38:e66-72.
Lazzarin A, Campbell T, Clotet B, et al. DUET-2 study group. Efficacy and safety of TMC125 (etravirine) in treatment-experienced HIV-1-infected patients in DUET-2: 24-week results from a randomised, double-blind, placebo-controlled trial. Lancet 2007; 370:39-48.
Lochet P, Peyriere H, Lotthe A, et al. Long-term assessment of neuropsychiatric adverse reactions associated with efavirenz. HIV Med 2003, 4:62-6.
Lockman S, Hughes MD, McIntyre J, et al. Antiretroviral therapies in women after single-dose nevirapine exposure. NEJM 2010, 363:1499-509.
MacArthur RD, Novak RM, Peng G, et al. A comparison of three HAART strategies consisting of non-nucleoside reverse transcriptase inhibitors, protease inhibitors, or both in the presence of nucleoside reverse transcriptase inhibitors as initial therapy (CPCRA 058 FIRST Study): a long-term randomised trial. Lancet 2006, 368:2125-35.
Madruga JV, Cahn P, Grinsztejn B, et al. DUET-1 study group. Efficacy and safety of TMC125 (etravirine) in treatment-experienced HIV-1-infected patients in DUET-1: 24-week results from a randomised, double-blind, placebo-controlled trial. Lancet 2007; 370:29-38.
Manfredi R, Calza L. Nevirapine versus efavirenz in 742 patients: no link of liver toxicity with female sex, and a baseline CD4 cell count greater than 250 cells/microl. AIDS 2006, 20:2233-6.
Martin AM, Nolan D, James I, et al. Predisposition to nevirapine hypersensitivity associated with HLA-DRB1*0101 and abrogated by low CD4 T-cell counts. AIDS 2005, 19:97-9.
Martinez E, Arnaiz JA, Podzamczer D, et al. Substitution of nevirapine, efavirenz or abacavir for protease inhibitors in patients with HIV infection. N Eng J Med 2003; 349:1036-46.
Marzolini C, Telenti A, Decosterd LA, Greub G, Biollaz J, Buclin T. Efavirenz plasma levels can predict treatment failure and central nervous system side effects in HIV-1-infected patients. AIDS 2001, 15: 71-5.
Mbuagbaw LC, Irlam JH, Spaulding A, Rutherford GW, Siegfried N. Efavirenz or nevirapine in three-drug combination therapy with two nucleoside-reverse transcriptase inhibitors for initial treatment of HIV infection in antiretroviral-naïve individuals. Cochrane Database Syst Rev 2010, 12:CD004246.
McIntyre J, M Hughes M, J Mellors J, et al. Efficacy of ART with NVP+TDF/FTC vs LPV/r+TDF/FTC among antiretroviral-naïve women in Africa: OCTANE Trial 2/ACTG A5208. Abstract 153LB, 17th CROI 2010, San Francisco.
Miller V, Staszewski S, Boucher CAB, Phair JP. Clinical experience with NNRTIs. AIDS 1997, 11 (suppl A): S157-164.
Mocroft A, Staszewski S, Weber R, et al. Risk of discontinuation of nevirapine due to toxicities in antiretroviral-naive and -experienced HIV-infected patients with high and low CD4+ T-cell counts. Antivir Ther 2007;12:325-33.
Muro E, Droste JA, Hofstede HT, et al. Nevirapine plasma concentrations are still detectable after more than 2 weeks in the majority of women receiving single-dose nevirapine: implications for intervention studies. J AIDS 2005; 39:419-421.
Nguyen A, Calmy A, Delhumeau C, et al. A randomized crossover study to compare efavirenz and etravirine treatment. AIDS 2011, 25:57-63.
Parienti JJ, Massari V, Rey D, Poubeau P, Verdon R. Efavirenz to nevirapine switch in HIV-1-infected patients with dyslipidemia: a randomized, controlled study. Clin Infect Dis 2007;45:263-6.
Piketty C, Gerard L, Chazallon C, et al. Virological and immunological impact of non-nucleoside reverse transcriptase inhibitor withdrawal in HIV-infected patients with multiple treatment failures. AIDS 2004, 18:1469-71.
Podzamczer D, Olmo M, Sanz J, et al. Safety of switching nevirapine twice daily to nevirapine once daily in virologically suppressed patients. JAIDS 2009, 50:390-6.
Rahim S, Ortiz O, Maslow M, et al. A case-control study of gynecomastia in HIV-1-infected patients receiving HAART. AIDS Read 2004, 14:23-4.
Riddler SA, Haubrich R, DiRienzo AG, et al. Class-sparing regimens for initial treatment of HIV-1 infection. N Engl J Med 2008, 358:2095-106.
Ritchie MD, Haas DW, Motsinger AA, et al. Drug transporter and metabolizing enzyme gene variants and nonnucleoside reverse-transcriptase inhibitor hepatotoxicity. Clin Infect Dis 2006, 43:779-82.
Robbins GK, De Gruttola V, Shafer RW, et al. Comparison of sequential three-drug regimens as initial therapy for HIV-1 infection. N Engl J Med 2003; 349: 2293-303.
Ruxrungtham K, Pedro RJ, Latiff GH, et al. Impact of reverse transcriptase resistance on the efficacy of TMC125 (etravirine) with two nucleoside reverse transcriptase inhibitors in protease inhibitor-naïve, NNRTI-experienced patients: study TMC125-C227. HIV Med 2008, 9:883-96.
Sanne I, Mommeja-Marin H, Hinkle J, et al. Severe hepatotoxicity associated with nevirapine use in HIV-infected subjects. J Infect Dis 2005;191:825-9.
Shafer RW, Smeaton LM, Robbins GK, et al. Comparison of four-drug regimens and pairs of sequential three-drug regimens as initial therapy for HIV-1 infection. N Engl J Med 2003; 349: 2304-15.
Sheran M. The NNRTIs efavirenz and nevirapine in the treatment of HIV. HIV Clin Trials 2005, 6:158-68.
Soriano V, Arastéh K, Migrone H, et al. Nevirapine versus atazanavir/ritonavir, each combined with tenofovir disoproxil fumarate/emtricitabine, in antiretroviral-naive HIV-1 patients: the ARTEN Trial. Antivir Ther 2011, 16:339-48.
Squires K, Lazzarin A, Gatell JM, et al. Comparison of once-daily atazanavir with efavirenz, each in combination with fixed-dose zidovudine and lamivudine, as initial therapy for patients infected with HIV. J AIDS 2004; 36: 1011-1019.
Staszewski S, Morales-Ramirez J, Tashima KT, et al. Efavirenz plus zidovudine and lamivudine, efavirenz plus indinavir, and indinavir plus zidovudine and lamivudine in the treatment of HIV-1 infection in adults. NEJM 1999, 341:1865-73.
Storfer S, Leith J, Piliero P, Hall D. Analysis of hepatic events within the 2NN study: controlling for ethnicity and CD4+ count at initiation of nevirapine therapy. Abstract PE9.6/2. 10th EACS 2005. Dublin.
Sulkowski MS, Thomas DL, Chaisson RE, Moore RD. Hepatotoxicity associated with antiretroviral therapy in adults infected with HIV and the role of hepatitis C or B virus infection. JAMA 2000, 283: 74-80.
Sulkowski MS, Thomas DL, Mehta SH, Chaisson RE, Moore RD. Hepatotoxicity associated with nevirapine or efavirenz-containing antiretroviral therapy: role of hepatitis C and B infections. Hepatology 2002, 35:182-9.
Tambuyzer L, Vingerhoets J, Azijn H, et al. Characterization of genotypic and phenotypic changes in HIV-1-infected patients with virologic failure on an etravirine-containing regimen in the DUET-1 and DUET-2 clinical studies. AIDS Res Hum Retroviruses 2010, 26:1197-205.
TMC125-C223 Writing Group. Efficacy and safety of etravirine (TMC125) in patients with highly resistant HIV-1: primary 24-week analysis. AIDS 2007; 21:F1-10.
Torre D, Tambini R, Speranza F. Nevirapine or efavirenz combined with two nucleoside reverse transcriptase inhibitors compared to HAART: a meta-analysis of randomized clinical trials. HIV Clin Trials 2001, 2: 113-21.
Trottier B, Di Perri G, Madruga JV, et al. Impact of the background regimen on virologic response to etravirine: pooled 48-week analysis of DUET-1 and -2. HIV Clin Trials 2010, 11:175-85.
van den Berg-Wolf M, Hullsiek KH, Peng G, et al. Virologic, immunologic, clinical, safety, and resistance outcomes from a long-term comparison of efavirenz-based versus nevirapine-based antiretroviral regimens as initial therapy in HIV-1-infected persons. HIV Clin Trials 2008, 9:324-36.
Van der Valk M, Kastelein JJ, Murphy RL, et al. Nevirapine-containing antiretroviral therapy in HIV-1 infected patients results in an anti-atherogenic lipid profile. AIDS 2001, 15: 2407-14.
Van Heeswijk RP, Veldkamp AI, Mulder JW, et al. The steady-state pharmacokinetics of nevirapine during once daily and twice daily dosing in HIV-1-infected individuals. AIDS 2000, 14:F77-82.
Van Leeuwen R, Katlama C, Murphy RL, et al. A randomized trial to study first-line combination therapy with or without a protease inhibitor in HIV-1-infected patients. AIDS 2003, 17:987-99.
Van Leth F, Phanuphak P, Ruxrungtham K, et al. Comparison of first-line antiretroviral therapy with regimens including nevirapine, efavirenz, or both drugs, plus stavudine and lamivudine: a randomised open-label trial, the 2NN Study. Lancet 2004, 363:1253-63.
Vingerhoets J, Azijn H, Fransen E, et al. TMC125 displays a high genetic barrier to the development of resistance: evidence from in vitro selection experiments. J Virol 2005;79:12773-82.
Waters L, Fisher M, Winston A, et al. A phase IV, double-blind, multicentre, randomized, placebo-controlled, pilot study to assess the feasibility of switching individuals receiving efavirenz with continuing central nervous system adverse events to etravirine. AIDS 2011, 25:65-71.
Wensing AM, van de Vijver DA, Angarano G, et al. Prevalence of drug-resistant HIV-1 variants in untreated individuals in Europe: implications for clinical management. J Infect Dis 2005, 192:958-66.
Winston A, Pozniak A, Smith N, et al. Dose escalation or immediate full dose when switching from efavirenz to nevirapine-based highly active antiretroviral therapy in HIV-1-infected individuals? AIDS 2004, 18:572-4.
Wit FW, Kesselring AM, Gras L, et al. Discontinuation of nevirapine because of hypersensitivity reactions in patients with prior treatment experience, compared with treatment-naive patients: the ATHENA Cohort Study. Clin Infect Dis 2008;
Wolf E, Koegl C, Theobald T, et al. Nevirapine-associated hepatotoxicity: no increased risk for females or high CD4 count in a single-centre HIV cohort. Abstract H1063, 46th ICAAC 2006, San Francisco.
Wyen C, Hendra H, Vogel M, et al. Impact of CYP2B6 983T>C polymorphism on non-nucleoside reverse transcriptase inhibitor plasma concentrations in HIV-infected patients. J Antimicrob Chemother 2008.
Yazdanpanah Y, Sissoko D, Egger M, et al. Clinical efficacy of antiretroviral combination therapy based on protease inhibitors or NNRTIs: indirect comparison of controlled trials. BMJ 2004, 328:249.
Yuan J, Guo S, Hall D, et al. Toxicogenomics of nevirapine-associated cutaneous and hepatic adverse events among populations of African, Asian, and European descent. AIDS 2011 Apr 18. [Epub ahead of print]
Proteaseinhibitoren (PIs)
Wirkungsweise
Die HIV-Protease spaltet ein virales Makromolekül, das so genannte gag-pol-Polyprotein in seine Untereinheiten. Wird die Protease gehemmt und unterbleibt die proteolytische Aufspaltung, entstehen nicht-infektiöse Viruspartikel. In dem Wissen um die Molekülstruktur der viralen Protease wurden Anfang der 90er die ersten Proteaseinhibitoren (PIs) designt – die Substanzen wurden so modifiziert, dass sie genau in das aktive Zentrum der HIV-Protease passten (Review: Youle 2007).
Proteasehemmer haben Mitte der 90er Jahre die Behandlung der HIV-Infektion revolutioniert. In mindestens drei großen Studien mit klinischen Endpunkten wurde damals die Wirksamkeit von Indinavir, Ritonavir und Saquinavir gezeigt (Hammer 1997, Cameron 1998, Stellbrink 2000). Obgleich die PIs wegen ihrer oft hohen Pillenzahl und Nebenwirkungsprobleme (s.u.) zeitweise in die Kritik gerieten, bleiben sie ein essentieller Bestandteil antiretroviraler Therapien. Mit wachsendem Wissen um die mitochondriale Toxizität der Nukleosidanaloga und durch die Einführung einfach einzunehmender PIs erlebt die Substanzklasse derzeit sogar so etwas wie eine Renaissance – inzwischen werden sogar reine PI-Kombinationen untersucht.
Wie bei den NNRTIs gibt es seit Jahren einen Wettstreit zwischen den beteiligten Firmen um die Frage, welcher PI der wirksamste ist. Die bisher beobachteten Unterschiede in randomisierten Studien sind nicht so groß, als dass sie einzelne PIs kompromittieren würden. Ausnahmen sind die inzwischen vom Markt genommenen Hartgelkapseln Saquinavir sowie Ritonavir als alleiniger PI. Geboosterte PI-Kombinationen sind effektiver als ungeboosterte (siehe unten).
Neben gastrointestinalen Nebenwirkungen und der hohen Pillenzahl haben alle PIs ihre Probleme in der Langzeitbehandlung – sie sind alle mehr oder weniger in die Lipodystrophie und Dyslipidämie involviert (Review: Nolan 2003). Weitere Probleme können Interaktionen bereiten, die unter Ritonavir-geboosterten Regimen zum Teil ganz erheblich sein können. Auch Herzrhythmusstörungen (Anson 2005) und sexuelle Dysfunktion wurden den PIs zugeschrieben (Schrooten 2001), was allerdings nicht unwidersprochen blieb (Lallemand 2002). Alle PIs sind Inhibitoren des CYP3A4-Systems und interagieren mit vielen Medikamenten (siehe Kapitel Interaktionen). Ritonavir ist der stärkste Inhibitor, Saquinavir wohl der schwächste.
Kreuzresistenzen sind relativ ausgeprägt und wurden schon beschrieben, bevor die PIs auf dem Markt waren (Condra 1995). Mit Darunavir und Tipranavir gibt es zwei PIs der zweiten Generation, die bei den meisten PI-Resistenzen noch gut wirken (siehe unten).
Proteasehemmer „boostern“ – warum und wie?
Ritonavir ist ein sehr potenter Inhibitor des Isoenzyms 3A4, einer Untereinheit des Cytochrom P450-Enzymsystems. Durch die Hemmung dieser gastrointestinalen und hepatischen Enzymsysteme können die wichtigsten pharmakokinetischen Parameter fast aller PIs deutlich gesteigert („geboostert“) werden: Maximalkonzentration, Talspiegel und Halbwertszeit (Kempf 1997). Die Interaktion zwischen Ritonavir und den übrigen PIs ermöglicht daher eine Pillenreduktion, reduziert die Häufigkeit der Einnahme und macht die Resorption teilweise unabhängig von der Nahrungsaufnahme. Das tägliche Einnahmeschema wird vereinfacht. Bei einigen PIs ist so erst die Zweimal- oder sogar Einmalgabe möglich geworden.
Gewöhnlich wird die Boosterung mit Ritonavir durch ein „/r“ im Anschluss an den Substanznamen kenntlich gemacht. Unter geboosterten PIs werden bei therapienaiven Patienten nur sehr selten Resistenzen beobachtet, die genetische Barriere ist sehr hoch. Dies gilt nicht nur für Lopinavir/r, für das die meisten Daten vorliegen (Hammer 2006), sondern auch für Fosamprenavir/r (Eron 2006), Atazanavir/r (Malan 2008), Saquinavir/r (Ananworanich 2006) und Darunavir/r (Ortiz 2008). Geboosterte PIs werden deshalb von vielen Behandlern insbesondere bei Patienten mit hoher Viruslast eingesetzt. Einzig eine Boosterung von Nelfinavir ist nicht sinnvoll, weil die Spiegel nur unwesentlich steigen.
Die PI-Boosterung kann möglicherweise helfen, durch die erhöhten Spiegel resistente Virusstämme zu erfassen (Condra 2000). Eine randomisierte Studie stellte dieses bislang weithin akzeptierte Konzept allerdings zumindest bei ausgeprägten Resistenzen in Frage (Demeter 2009). Durch eine TDM-gesteuerte Dosiseskalation geboosterter PIs ließ sich in dieser Studie die virologische Effektivität einer Salvage-Therapie jedenfalls nicht überzeugend verbessern.
Die Boosterung mit Ritonavir birgt auch Risiken. So ist die interindividuelle Schwankungsbreite der Plasmaspiegel sehr hoch. Neben den Talspiegeln werden auch die Spitzenspiegel angehoben – was zu vermehrten Nebenwirkungen führen kann. Bei jeder Boosterung, vor allem bei Patienten mit schweren Lebererkrankungen, sollten daher in Zweifelsfällen (mangelnde Wirksamkeit, Nebenwirkungen) Plasmaspiegel gemessen werden, da das Ausmaß der Interaktionen im Einzelfall nicht vorhergesagt werden kann. Oft werden Dosisanpassungen erforderlich.
Tabelle 2.5: Gängige Proteasehemmer-Dosierungen mit Ritonavir-Boosterung |
||||
|
Dosen (mg) |
Pillen*/Tag |
Bemerkung | ||
| Atazanavir/r |
1 x 300/100 |
1 x 2 |
Keine Einschränkung | |
| Darunavir/r |
2 x 600/100 |
2 x 2 |
Keine Einschränkung | |
| Darunavir/r |
1 x 800/100 |
1 x 3 |
Nur bei nicht vorbehandelten Patienten | |
| Fosamprenavir/r |
2 x 700/100 |
2 x 2 |
sollte statt Amprenavir verwendet werden | |
| Fosamprenavir/r |
1 x 1400/200 |
1 x 4 |
nur in den USA (PI-naive) zugelassen | |
| Indinavir/r |
2 x 800/100 |
2 x 3 |
wohl vermehrt Nierensteine (?) | |
| Lopinavir/r |
2 x 400/100 |
2 x 2 |
einzige feste Booster-Kombination | |
| Lopinavir/r |
1 x 800/200 |
1 x 4 |
nur bei wenigen PI-Mutationen | |
| Saquinavir/r |
2 x 1000/100 |
2 x 3 |
offiziell zugelassene Boosterung | |
| Tipranavir/r |
2 x 500/200 |
2 x 4 |
nur bei Vorbehandlung zugelassen | |
*Pillenzahl jeweils inklusive der Ritonavir-Dosis.
Einzelsubstanzen
Amprenavir (Agenerase®) war im Juni 2000 der fünfte PI in Europa. Wurde 2004 durch Fosamprenavir (Telzir®, siehe unten) ersetzt und vom Markt genommen.
Atazanavir (Reyataz®) war im März 2004 der erste PI auf dem Markt, der einmal pro Tag gegeben werden kann. Bei therapienaiven Patienten wurde Atazanavir mit zahlreichen anderen Substanzen verglichen. In Phase II war es verträglicher als Nelfinavir, die antiretrovirale Potenz war vergleichbar (Sanne 2003). Sowohl ungeboostert als auch geboostert war es so effektiv wie Efavirenz (Squires 2004, Daar 2010) oder Nevirapin (Soriano 2011). In der CASTLE-Studie, in der Atazanavir/r gegen Lopinavir/r an 883 therapienaiven Patienten untersucht wurde, war es virologisch mindestens gleichwertig, bei allerdings günstigeren Lipidprofilen und gastrointestinal besserer Verträglichkeit (Molina 2008+2010). CASTLE führte 2008 zur unbeschränkten Zulassung auch bei therapienaiven Patienten. Obgleich mehrere randomisierte Studien keine Unterschiede zwischen ungeboostertem und geboostertem Atazanavir zeigten (Malan 2008, Squires 2010), wird die Boosterung mit Ritonavir empfohlen. So ist ungeboostertes Atazanavir bei vorbehandelten Patienten etwas schwächer als Lopinavir (Cohen 2005). Geboostert ist es dagegen gleichwertig mit Lopinavir, zumindest bei limitierten PI-Resistenzen (Johnson 2006).
Im Vergleich zu anderen PIs sind die Einflüsse von Atazanavir auf das Lipidprofil weniger ungünstig (Review: Carey 2010), was wohl sein Hauptvorteil ist. Die Lipide bessern sich, wenn von anderen PIs auf Atazanavir umgestellt wird (Gatell 2007, Soriano 2008, Calza 2009, Mallolas 2009). Auch wird im Gegensatz zu anderen PIs keine Insulinresistenz induziert (Noor 2004). Die Endothelfunktion, die als Folge erhöhter Lipide einen Risikofaktor für kardiovaskuläre Ereignisse darstellt, wird dagegen durch Atazanavir nicht verbessert (Flammer 2009, Murphy 2010). Derzeit bleibt somit unklar, ob die verbesserten Lipide unter Atazanavir auch für weniger Myokardinfarkte sorgen. Ob sich das günstige Lipidprofil auch in weniger Lipodystrophie niederschlägt, wie kleinere Studien suggerieren (Haerter 2004, Jemsek 2006, Stanley 2009), ist ebenso noch offen. Eine Boosterung Atazanavirs mit Ritonavir hat entgegen früheren Berichten doch negative Auswirkungen auf die Lipide (Review: Carey 2010). Eine randomisierte Studie ergab unter Atazanavir/r erstaunlicherweise etwas weniger Lipoatrophie als unter ungeboostertem Atazanavir (McComsey 2009).
Ein Problem von Atazanavir sind die in mehr als 50 % auftretenden Bilirubin-Erhöhungen, die bei etwa einem Drittel Grad 3-4 erreichen und bei Boosterung häufiger auftreten (Squires 2004, Niel 2008, Soriano 2008). Einige Patienten entwickeln einen Ikterus. Der Mechanismus ähnelt der Konjugierungsstörung beim Morbus Meulengracht. Inzwischen wurde ein (sonst harmloser) Gendefekt identifiziert (Rotger 2005). Obwohl die Hyperbilirubinämie harmlos sein soll und schwere Hepatotoxizität bislang nur vereinzelt beschrieben wurde (Eholie 2004), sollte man die Leberwerte im Auge behalten und Atazanavir bei Ikterus und erheblicher Bilirubinerhöhung (> 5-6 x über Norm) absetzen. Problematisch sind zudem einige ungünstige Interaktionen. Vor allem bei Kombinationen mit NNRTIs oder Tenofovir sinken die Atazanavir-Spiegel deutlich, weshalb unbedingt Ritonavir gegeben sollte (Le Tiec 2005). Ungünstige Interaktionen gibt es auch mit Protonenpumpenhemmern (siehe Kapitel Interaktionen).
Die Primärresistenz der Substanz liegt bei I50L, einer Mutation, die die Empfindlichkeit von anderen PIs nicht beeinträchtigen soll (Colonno 2003). Andererseits gibt es eine ganze Reihe von Kreuzresistenzen, und bei moderaten PI-Resistenzen ist die Empfindlichkeit vieler Virusisolate reduziert (Schnell 2003).
Darunavir (Prezista®, früher TMC-114) ist ein PI, der von der belgischen Firma Tibotec (inzwischen von Johnson & Johnson aufgekauft) entwickelt wurde. Angesichts seiner hervorragenden Wirkung gegen PI-resistente Viren (Koh 2003) war Darunavir zunächst eine wichtige Option bei vorbehandelten Patienten mit beschränkten Optionen. In 2008 wurde die Zulassung jedoch auf alle behandlungsbedürftigen HIV-Patienten ausgeweitet (siehe unten). Zwei große Phase IIb-Studien, POWER 1 (USA) und 2 (Europa) führten im Juni 2006 in den USA und im Februar 2007 in Europa zur beschleunigten Zulassung für vorbehandelte Patienten. In die POWER-Studien waren fast 600 Patienten aufgenommen worden (Clotet 2007). Die Vorbehandlung war mit drei Klassen und im Median 11 Substanzen intensiv, es bestanden zahlreiche Resistenzen. Getestet wurden mehrere Ritonavir-geboosterte Darunavir-Dosen gegen einen geboosterten Vergleichs-PI. In der 600 mg Gruppe (600/100 BID) blieb die Viruslast bei immerhin 46 % der Patienten auch nach 48 Wochen unter 50 Kopien/ml – ein im Vergleich zum Kontroll-PI (10 %) signifikant besseres Ergebnis. Auch in den DUET-Studien, in denen Darunavir mit Etravirin (siehe dort) kombiniert wurde, überzeugte die Substanz im Salvage-Bereich.
Schon bei moderater Vorbehandlung war Darunavir zum Beispiel Lopinavir überlegen. In der TITAN-Studie an 595 überwiegend mit PIs vorbehandelten (jedoch Lopinavir-naiven) Patienten hatten 71 % nach 48 Wochen eine Viruslast unter 50 Kopien/ml, verglichen mit 60 % unter Lopinavir (Madruga 2007). Die Überlegenheit zeigte sich für alle untersuchten Patientengruppen. Virologisches Versagen und auch Resistenzen gegen begleitende Substanzen waren unter Darunavir deutlich seltener; interessanterweise wurde die Effektivität nicht durch PI-Mutationen kompromittiert (De Meyer 2008+2009).
In 2008 wurde die Indikation schliesslich auf therapienaive Patienten ausgeweitet. In der ARTEMIS-Studie war Darunavir auch bei einmal täglicher Gabe mindestens so effektiv wie Lopinavir (Ortiz 2008, Mills 2009). Die Einmalgabe scheint übrigens auch bei vorbehandelten Patienten möglich, wenn keine Darunavir-Resistenzen bestehen (De Meyer 2008, Cahn 2010).
Darunavir wird gut vertragen. PI-typische gastrointestinale Nebenwirkungen sind moderat, die Diarrhoen sogar eher milder als bei anderen PIs (Clotet 2007, Madruga 2007). Dyslipidämien und Leberwerterhöhungen scheinen kaum eine Rolle zu spielen. Dafür entwickeln etwa 5-15 % der Patienten einen Rash. Relevante Interaktionen bestehen mit Lopinavir – die Plasmaspiegel von Darunavir sinken, die Kombination ist zu vermeiden. Dies gilt auch für Sildenafil und Östrogenpräparate.
Natürlich ist auch die Wirkung von Darunavir nicht grenzenlos. Insgesamt 11 Resistenzmutationen wurden aus den POWER-Studien identifiziert. Sie liegen überwiegend an den Codons 32, 47, 50 und 87 (De Meyer 2006), ab 3 Mutationen nimmt die Effektivität deutlich ab (Pozniak 2008). Weil Darunavir strukturell Fosamprenavir ähnelt, ist auch das Resistenzprofil relativ überlappend, was allerdings durch den sehr hohen klinischen Cut-off Darunavirs ausgeglichen wird und klinisch wahrscheinlich nicht bedeutsam ist (Parkin 2008). Eine Vorbehandlung mit Amprenavir oder Fosamprenavir scheint die Wirkung Darunavirs nicht zu kompromittieren. Angesichts der hohen Resistenzbarriere der Substanz scheint u.U. sogar ein Einsatz als Monotherapie möglich (Katlama 2010, siehe unten).
Fosamprenavir (Telzir®, USA: Lexiva™) ist als Kalzium-Phophatester besser löslich und resorbierbar als Amprenavir. Dies bedeutet vor allem weniger Pillen. Fosamprenavir wurde im Juli 2004 zugelassen. Die Dosis ist 2 x 700 mg Fosamprenavir plus 2 x 100 mg Ritonavir täglich (2 x 2 Pillen). Eine ungebooserte Dosis (2 x 1400 mg täglich) oder auch die einmal tägliche Gabe (1 x 1400 mg plus 200 mg Ritonavir) sind in Europa nicht offiziell zugelassen. Eine randomisierte Studie (MERIT) konnte kürzlich zwar die Gleichwertigkeit, aber nicht die von der europäischen EMEA geforderte Überlegenheit der einmal täglichen Gabe zeigen, weshalb die Firma GSK nun die Erweiterung der Zulassung auf die Einmalgabe in Europa nicht weiter verfolgt. Wenn man Fosamprenavir trotzdem unbedingt einmal täglich geben will, reichen wohl auch 100 mg Ritonavir (Hicks 2009).
Mehrere Studien haben Fosamprenavir mit anderen PIs verglichen. Bei therapienaiven Patienten in der SOLO-Zulassungsstudie war geboostertes Fosamprenavir/r einmal täglich in etwa so wirksam wie Nelfinavir (Gathe 2004), in der relativ kleinen ALERT-Studie so wirksam wie Atazanavir/r (Smith 2006). Resistenzen unter Fosamprenavir/r traten auch nach 48 Wochen nicht auf (MacManus 2004). In der KLEAN-Studie (Eron 2006) waren bei therapienaiven Patienten keine Unterschiede gegenüber Lopinavir/r zu sehen, auch nicht hinsichtlich der Verträglichkeit (schwere Diarrhoen 13 versus 11 %, Cholesterinerhöhungen 11 versus 9 %). Bei vorbehandelten Patienten in CONTEXT zeigte sich eine etwas (nicht signifikant) geringere Wirkung von Fosamprenavir/r gegenüber Lopinavir/r (Elston 2004).
Fosamprenavir spielt derzeit eher eine untergeordnete Rolle. Ein echter Vorteil gegenüber anderen PIs ist nicht zu entdecken. Ein Vorteil mag sein, dass es keine Restriktionen hinsichtlich der Nahrungsaufnahme gibt. Wichtig: Efavirenz und Nevirapin können die Plasmaspiegel deutlich (und wahrscheinlich klinisch relevant) senken, wenn Fosamprenavir nicht mit Ritonavir geboostert wird.
Indinavir (Crixivan®) ist einer der ältesten PI, der anfänglich sehr erfolgreich war (Gulick 1997, Hammer 1997). Später schnitt Indinavir, zumindest ungeboostert, mit wechselndem Erfolg ab: In der Atlantic-Studie war es in etwa so effektiv wie Nevirapin (Van Leeuwen 2003), in MaxCmin1 vergleichbar mit Saquinavir-SGC (Dragstedt 2003), in 006 dagegen schwächer als Efavirenz (Staszewski 1999).
Die Verträglichkeit von Indinavir ist mäßig. In 5-25 % tritt eine Nephrolithiasis auf (Meraviglia 2002), weshalb eine gute Hydratation notwendig ist (mindestens 1,5 Liter täglich). Ungeboostert muss Indinavir dreimal täglich auf nüchternen Magen eingenommen werden (Haas 2000), unter der Boosterung 2 x 800/100 mg Indinavir/r treten allerdings mehr Nebenwirkungen auf (Voigt 2002). In MaxCmin1 war die Aussteigerrate verglichen mit Saquinavir/r deutlich höher (Dragstedt 2003). Spezifisch für Indinavir sind Hautprobleme, die an Retinoid-Therapie erinnern: Alopezie, trockene Haut und Lippen, einwachsende Nägel. Eine asymptomatische Hyperbilirubinämie ist ebenfalls häufig. Obwohl bei Boosterung und Spiegelmessung oft die Dosis reduziert werden kann und damit die Toxizität sinkt (Wasmuth 2007), spielt Indinavir heute so gut wie keine Rolle mehr in der HIV-Therapie.
Lopinavir/r (Kaletra®) ist seit der Zulassung im April 2001 der bislang einzige PI mit einer festen Boosterdosis Ritonavir, die die Lopinavir-Konzentration um mehr als das 100-fache erhöht (Sham 1998). Durch die 2006 eingeführten Tabletten, die die bisherigen Weichkapseln ersetzten (Gathe 2008), wurde eine Reduktion der täglichen Pillenzahl möglich. Lopinavir ist einer der am meisten verschriebenen PIs weltweit und seit Oktober 2009 auch für die Einmalgabe zugelassen, nachdem mehrere Studien eine vergleichbare Effektivität und Verträglichkeit gezeigt hatten (Molina 2007, Gathe 2009, Zajdenverg 2009, Gonzalez-Garcia 2010). Allerdings gibt es auch Indizien für eine doch etwas schwächere Wirkung der Einmalgabe (Ortiz 2008, Flexner 2010). Es wird daher empfohlen, Lopinavir nur dann einmal täglich einzusetzen, wenn die Zahl der PI-Resistenzen begrenzt ist.
Bei therapienaiven Patienten war Lopinavir/r in einer doppelblind randomisierten Studie ungeboostertem Nelfinavir signifikant überlegen (Walmsley 2002), weshalb es lange als der PI der ersten Wahl galt. Große, randomisierte Studien wie KLEAN, GEMINI, ARTEMIS oder CASTLE haben jedoch gezeigt, dass keinen Vorteil im Vergleich zu anderen geboosterten PIs wie Fosamprenavir (Eron 2006), Saquinavir (Walmsley 2009) oder Atazanavir (Molina 2008) besteht. In ACTG 5142 war Lopinavir/r sogar Efavirenz unterlegen (Riddler 2008), möglicherweise aufgrund der schlechteren Verträglichkeit.
Bei vorbehandelten Patienten schnitt Lopinavir/r im Vergleich zu geboostertem Saquinavir (in der alten Fortovase®-Formulierung) in einer offen randomisierten Studie (MaxCmin2) etwas besser ab, vor allem hinsichtlich Verträglichkeit, aber auch im Hinblick auf Therapieversagen (Dragstedt 2005). Dagegen war es in zwei randomisierten Studien virologisch nicht eindeutig besser als geboostertes Atazanavir (Johnson 2006) bzw. Fosamprenavir (Elston 2004) – die Patientenzahl war in diesen Studien jedoch relativ klein. Im Vergleich zu Darunavir war die Wirkung sogar schwächer (Madruga 2007, De Meyer 2009).
Resistenzen unter Lopinavir/r-Primärtherapie sind selten, jedoch grundsätzlich möglich (Kagan 2003, Conradie 2004, Friend 2004). Lopinavir/r hat eine hohe genetische Resistenzbarriere, und wahrscheinlich sind mindestens 6-8 kumulative PI-Resistenzen für ein Therapieversagen nötig (Kempf 2002). Lopinavir/r kommt daher sogar für Monotherapien in Frage (siehe Kapitel 6). Wesentliches Problem von Lopinavir sind gastrointestinalen Nebenwirkungen (Diarrhoen, Übelkeit), die unter Once Daily möglicherweise häufiger sind (Johnson 2006). Hinzu kommen neben der Lipodystrophie die oft beachtlichen Dyslipidämien, die ausgeprägter sind als unter Atazanavir (Molina 2008, Mallolas 2009), Darunavir (Mills 2009) und Saquinavir (Walmsley 2009), allerdings wohl nicht mehr als unter Fosamprenavir (Eron 2006). Auch sind zahlreiche Interaktionen zu bedenken (siehe Kapitel Interaktionen). In Kombination mit Efavirenz und Nevirapin muss die Dosis erhöht werden.
Nelfinavir (Viracept®) war 1998 der vierte PI auf dem Markt. Die Dosis von 2 x 5 Kapseln/Tag ist so effektiv wie 3 x 3 Kapseln/Tag, eine Boosterung mit Ritonavir verbessert die Spiegel nicht. Die wichtigste Nebenwirkung sind zum Teil erhebliche Diarrhoen. Im Vergleich zu NNRTIs oder anderen PIs ist Nelfinavir weniger potent: Gezeigt wurde dies (trendweise) für Nevirapin (Podzamczer 2002), deutlicher noch für Efavirenz (Albrecht 2001, Robbins 2003) und Lopinavir/r (Walmsley 2002). Die Formulierung Nelfinavir 625 mg (reduziert die Pillenzahl auf 2 x 2 täglich) von Pfizer ist hierzulande nur als Import erhältlich. In Europa, wo Roche die Rechte hat, spielt Nelfinavir praktisch keine Rolle mehr.
Ritonavir (Norvir®) war der erste PI, dessen Wirkung anhand klinischer Endpunkte belegt wurde (Cameron 1998). Als alleiniger PI ist Ritonavir dennoch obsolet, da es einfach zu schlecht vertragen wird. Vor allem gastrointestinale Beschwerden und periorale Parästhesien sind oft sehr störend. Ritonavir wird daher heute ausschließlich zum Boostern anderer PIs verwendet. In der dafür üblichen „Baby-Dose“ (2 x 100 mg) wird es besser vertragen. Ritonavir inhibiert über das Cytochrom p450-System seinen eigenen Metabolismus. Aufgrund der starken Enzyminduktion bestehen zahlreiche Interaktionen, und viele Medikamente sind bei gleichzeitiger Ritonavir-Gabe kontraindiziert (siehe Kapitel „Interaktionen“). Auch metabolische Störungen sind häufiger als unter anderen PIs. Vorsicht ist bei Leberfunktionsstörungen geboten. Seit 2010 stehen statt der bisherigen Kapseln neue Tabletten zur Verfügung, bei denen eine Kühlung nicht mehr erforderlich ist.
Saquinavir (Invirase 500®, früher Invirase®, Fortovase®) war im Dezember 1995 der erste zugelassene PI und ist bis heute eine der wenigen Substanzen, deren Wirkung anhand klinischer Endpunkte die Wirkung nachgewiesen wurde (Stellbrink 2000). Durch Boosterung mit Ritonavir und gleichzeitige Nahrungsaufnahme werden die Plasmaspiegel deutlich erhöht. Saquinavir wird insgesamt gut vertragen. Die früheren Hardgel-(Invirase®) und Softgel (Fortovase®)-Kapseln wurden 2005 durch Invirase 500®-Tabletten ersetzt, durch die sich bei gleicher Pharmakokinetik (Bittner 2005) die tägliche Pillenzahl auf sechs reduziert (2 x 2 à 500 mg plus 2 x 100 mg Ritonavir). Studien aus der Fortovase®-Zeit sind wahrscheinlich nicht ohne weiteres auf Invirase 500® übertragbar, weshalb sie hier nicht besprochen werden sollen. In der GEMINI-Studie wurde geboostertes Invirase 500® bei 330 therapienaiven Patienten gegen Lopinavir/r getestet. Gravierende Wirk-Unterschiede waren nach 48 Wochen nicht abzusehen (Walmsley 2009). Die Lipidveränderungen, vor allem Triglyceride, fielen unter Saquinavir etwas moderater aus, auch Diarrhoen waren etwas weniger ausgeprägt. Die Abbruchraten aufgrund von Nebenwirkungen waren allerdings in beiden Armen gleich hoch. Saquinavir ist somit ein gut verträglicher PI mit einer langen Entwicklungsgeschichte. Momentan ist allerdings – bei höheren Pillenzahlen – kein Vorteil gegenüber anderen PIs wie Atazanavir, Darunavir oder Lopinavir zu entdecken.
Tipranavir (Aptivus®) ist der erste nicht-peptidische PI, der im Juli 2005 in Europa für mehrfach vorbehandelte Patienten zugelassen wurde. Die mäßige orale Bioverfügbarkeit erfordert die Boosterung mit Ritonavir, verwendet werden sollten 2 x 200 mg (2 x 2) Ritonavir (McCallister 2004), jeweils zum Essen eingenommen.
Tipranavir zeigt eine gute Wirksamkeit gegen PI-resistente Viren (Larder 2000). Selbst bei den Resistenzmutationen L33I/V/F, V82A/F/L/T und I84V hat Tipranavir noch beachtliche Effekte. Allerdings ist die Wirkung nicht unbegrenzt – bei einer Kombination dieser Mutationen ist die Empfindlichkeit reduziert (Baxter 2006).
Zur Zulassung führten zwei Phase-III-Studien (RESIST-1 in den USA und RESIST-2 in Europa) an 1.483 intensiv vorbehandelten Patienten. Einschlusskriterien waren eine Viruslast von mindestens 1.000 Kopien/ml und mindestens eine primäre PI-Mutation. Alle Patienten erhielten entweder Tipranavir oder einen Vergleichs-PI, jeweils kombiniert mit einer je nach Resistenzlage optimierten Therapie. Nach 48 Wochen war Tipranavir dem Vergleichsarm immunologisch und virologisch überlegen (Hicks 2006). Wesentliche Nebenwirkungen sind Dyslipidämien, die in den RESIST-Studien ausgeprägter waren als unter Vergleich-PIs (Grad 3-4 Erhöhungen der Triglyceride: 22 versus 13 %), sowie teilweise deutliche Erhöhungen der Transaminasen (Grad 3-4: 7 versus 1 %). Lipide und Transaminasen sollten unter Tipranavir beobachtet werden. Bei therapienaiven Patienten, in denen Tipranavir mit Lopinavir verglichen wurde, schnitt es vor allem aufgrund seines Nebenwirkungsprofils schlechter ab (Cooper 2006). Es ist daher nicht damit zu rechnen, dass die aktuelle Indikation („mehrfach vorbehandelte Erwachsene mit Viren, die gegen mehrere PIs resistent sind“) erweitert wird. Bei deutlich erhöhten Transaminasen (5-10 fach) sollte es abgesetzt bzw. gar nicht erst begonnen werden.
Hinzu kommen einige ungünstige Interaktionen (siehe Interaktions-Kapitel): Die Spiegel von Lopinavir, Saquinavir, Atazanavir und Amprenavir fallen signifikant ab, so dass eine Doppel-PI-Strategie mit Tipranavir nicht in Frage kommt. Die Spiegel von Abacavir, AZT und Etravirin sinken ebenfalls, so dass diese Kombinationen auch eher nicht zu empfehlen sind. DDI muß in zweistündigem Abstand eingenommen werden, die Kombination mit Delavirdin kontraindiziert.
Tipranavir ist heute eine wichtige Option für mehrfach vorbehandelte Patienten mit PI-resistenten Viren. Ein direkter Vergleich (POTENT) zu dem Konkurrenz-PI Darunavir wurde beendet, da die Rekrutierung zu schleppend verlief. Die bislang angestellten Quervergleiche sind angesichts der heterogenen Patientenpopulationen in den RESIST-(Tipranavir) bzw. POWER-(Darunavir) Studien wenig aussagekräftig.
Literatur zu Proteasehemmern
Albrecht M, Bosch RJ, Hammer SM, et al. Nelfinavir, efavirenz, or both after the failure of nucleoside treatment of HIV infection. New Eng J Med 2001, 345:398-407.
Ananworanich J, Hirschel B, Sirivichayakul S, et al. Absence of resistance mutations in antiretroviral-naive patients treated with ritonavir-boosted saquinavir. Antivir Ther. 2006;11:631-635.
Anson BD, Weaver JG, Ackerman MJ, et al. Blockade of HERG channels by HIV protease inhibitors. Lancet 2005, 365:682-6.
Baxter J, Schapiro J, Boucher C, Kohlbrenner V, Hall D, Scherer J, Mayers D. Genotypic changes in HIV-1 protease associated with reduced susceptibility and virologic response to the protease inhibitor tipranavir. J Virol 2006, 80:10794-10801.
Bittner B, Riek M, Holmes B, Grange S. Saquinavir 500 mg film-coated tablets demonstrate bioequivalence to saquinavir 200 mg hard capsules when boosted with twice-daily ritonavir in healthy volunteers. Antivir Ther 2005, 10:803-10.
Cahn P, Fourie J, Grinsztejn B, et al. Week 48 analysis of once-daily vs. twice-daily darunavir/ritonavir in treatment-experienced HIV-1-infected patients. AIDS 2011, 25:929-939.
Calza L, Manfredi R, Colangeli V, et al. Efficacy and safety of atazanavir-ritonavir plus abacavir-lamivudine or tenofovir-emtricitabine in patients with hyperlipidaemia switched from a stable protease inhibitor-based regimen including one thymidine analogue. AIDS Patient Care STDS 2009, 23:691-7.
Cameron DW, Heath-Chiozzi M, Danner S, et al. Randomised placebo-controlled trial of ritonavir in advanced HIV-1 disease. Lancet 1998, 351:543-9.
Carey D, Amin J, Boyd M, Petoumenos K, Emery S. Lipid profiles in HIV-infected adults receiving atazanavir and atazanavir/ritonavir: systematic review and meta-analysis of randomized controlled trials. J Antimicrob Chemother 2010, 69:1878-88.
Clotet B, Bellos N, Molina JM, et al. Efficacy and safety of darunavir-ritonavir at week 48 in treatment-experienced patients with HIV-1 infection in POWER 1 and 2. Lancet 2007;369:1169-78.
Cohen C, Nieto-Cisneros L, Zala C, et al. Comparison of atazanavir with lopinavir/ritonavir in patients with prior protease inhibitor failure: a randomized multinational trial. Curr Med Res Opin 2005, 21:1683-92.
Colonno RJ, Thiry A, Limoli K, Parkin N. Activities of atazanavir (BMS-232632) against a large panel of HIV type 1 clinical isolates resistant to one or more approved protease inhibitors. Antimicrob Agents Chemother 2003, 47:1324-33.
Condra JH, Petropoulos CJ, Ziermann R, et al. Drug resistance and predicted virologic responses to HIV type 1 protease inhibitor therapy. J Infect Dis 2000, 182: 758-65.
Condra JH, Schleif WA, Blahy OM, et al. In vivo emergence of HIV-1 variants resistant to multiple protease inhibitors. Nature 1995, 374:569-71.
Conradie F, Sanne I, Venter W, et al. Failure of lopinavir-ritonavir (Kaletra)-containing regimen in an antiretroviral-naive patient. AIDS 2004, 18:1084-5.
Cooper D, Zajdenverg R, Ruxrungtham K, Chavez L. Efficacy and safety of two doses of tipranavir/ritonavir versus lopinavir/ritonavir-based therapy in antiretroviral-naive patients: results of BI 1182.33. Abstract PL13.4. 8th ICDTHI 2006, Glasgow.
Daar ES, Tierney C, Fischl MA, et al. Atazanavir plus ritonavir or efavirenz as part of a 3-drug regimen for initial treatment of HIV-1: A randomized trial. Ann Intern Med 2011, 154:445-456.
De Meyer S, Hill A, Picchio G, DeMasi R, De Paepe E, de Béthune MP. Influence of baseline protease inhibitor resistance on the efficacy of darunavir/ritonavir or lopinavir/ritonavir in the TITAN trial. J AIDS 2008, 49:563-4.
De Meyer S, Lathouwers E, Dierynck I, et al. Characterization of virologic failure patients on darunavir/ritonavir in treatment-experienced patients. AIDS 2009, 23:1829-40.
De Meyer SM, Spinosa-Guzman S, Vangeneugden TJ, de Béthune MP, Miralles GD. Efficacy of once-daily darunavir/ritonavir 800/100 mg in HIV-infected, treatment-experienced patients with no baseline resistance-associated mutations to darunavir. J AIDS 2008, 49:179-82.
Demeter LM, Jiang H, Mukherjee AL, et al. A randomized trial of therapeutic drug monitoring of protease inhibitors in antiretroviral-experienced, HIV-1-infected patients. AIDS 2009, 23:357-68.
Dragsted UB, Gerstoft J, Youle M, et al. A randomized trial to evaluate lopinavir/ritonavir versus saquinavir/ritonavir in HIV-1-infected patients: the MaxCmin2 trial. Antivir Ther 2005, 10:735-43.
Dragstedt UB, Gerstoft J, Pedersen C, et al. Randomised trial to evaluate indinavir/ritonavir versus saquinavir/ritonavir in human HIV type-1 infected patients: the MaxCmin1 trial. J Inf Dis 2003, 188:635-42.
Eholie SP, Lacombe K, Serfaty L, et al. Acute hepatic cytolysis in an HIV-infected patient taking atazanavir. AIDS 2004, 18:1610-1.
Elston RC, Yates P, Tisdale M, et al. GW433908 (908)/ritonavir (r): 48-week results in PI-experienced subjects: A retrospective analysis of virological response based on baseline genotype and phenotype. Abstract MoOrB1055, XV Int AIDS Conf 2004; Bangkok.
Eron J, Yeni P, Gather J, et al. The KLEAN study of fosamprenavir-ritonavir versus lopinavir-ritonavir, each in combination with abacavir-lamivudine, for initial treatment of HIV infection over 48 weeks: a randomized non-inferiority trial. Lancet 2006; 368:476-482.
Flammer AJ, Vo NT, Ledergerber B, et al. Effect of atazanavir versus other protease inhibitor-containing antiretroviral therapy on endothelial function in HIV-infected persons: randomised controlled trial. Heart 2009, 95:385-90.
Flexner C, Tierney C, Gross R, et al. Comparison of once-daily versus twice-daily combination antiretroviral therapy in treatment-naive patients: results of AIDS clinical trials group (ACTG) A5073, a 48-week randomized controlled trial. Clin Infect Dis 2010, 50:1041-52.
Friend J, Parkin N, Liegler T, et al. Isolated lopinavir resistance after virological rebound of a rit/lopinavir-based regimen. AIDS 2004, 18:1965-6.
Gatell J, Salmon-Ceron D, Lazzarin A, et al. Efficacy and safety of atazanavir-based HAART in pts with virologic suppression switched from a stable, boosted or unboosted PI treatment regimen: the SWAN Study. CID 2007;44:1484-92.
Gathe J, Silva BA, Cohen DE, et al. A once-daily lopinavir/ritonavir-based regimen is noninferior to twice-daily dosing and results in similar safety and tolerability in antiretroviral-naive subjects through 48 weeks. J AIDS 2009 Feb 16.
Gathe JC Jr, Ive P, Wood R, et al. SOLO: 48-week efficacy and safety comparison of once-daily fosamprenavir/ritonavir versus twice-daily nelfinavir in naive HIV-1-infected patients. AIDS 2004, 18:1529-37.
Ghosn J, Carosi G, Moreno S, et al. Unboosted atazanavir-based therapy maintains control of HIV type-1 replication as effectively as a ritonavir-boosted regimen. Antivir Ther 2010;15:993-1002.
González-García J, Cohen D, Johnson M, et al. Short communication: Comparable safety and efficacy with once-daily versus twice-daily dosing of lopinavir/ritonavir tablets with emtricitabine + tenofovir DF in antiretroviral-naïve, HIV type 1-infected subjects: 96 week final results of the randomized trial M05-730. AIDS Res Hum Retroviruses 2010, 26:841-5.
Gulick RM, Mellors JW, Havlir D, et al. Treatment with indinavir, zidovudine, and lamivudine in adults with HIV infection and prior antiretroviral therapy. N Engl J Med 1997, 337: 734-9.
Haas DW, Arathoon E, Thompson MA, et al. Comparative studies of two-times-daily versus three-times-daily indinavir in combination with zidovudine and lamivudine. AIDS 2000, 14: 1973-8.
Haerter G, Manfras BJ, Mueller M, et al. Regression of lipodystrophy in HIV-infected patients under therapy with the new protease inhibitor atazanavir. AIDS 2004, 18:952-5.
Hammer SM, Saag MS, Schechter M, et al. Treatment for adult HIV infection: 2006 recommendations of the International AIDS Society-USA panel. JAMA. 2006;296:827-843.
Hammer SM, Squires KE, Hughes MD, et al. A controlled trial of two nucleoside analogues plus indinavir in persons with HIV infection and CD4 cell counts of 200 per cubic millimeter or less. ACTG 320. N Engl J Med 1997, 337:725-33.
Hammer SM, Vaida F, Bennett KK, et al. Dual vs single protease inhibitor therapy following antiretroviral treatment failure: a randomized trial. JAMA 2002;288:169-80.
Hicks CB, Cahn P, Cooper DA, et al. Durable efficacy of tipranavir-ritonavir in combination with an optimised background regimen of antiretroviral drugs for treatment-experienced HIV-1-infected patients at 48 weeks in the RESIST studies: an analysis of combined data from two randomised open-label trials. Lancet 2006, 368:466-475.
Hicks CB, Dejesus E, Sloan LM, et al. Comparison of once-daily fosamprenavir boosted with either 100 or 200 mg of ritonavir, in combination with abacavir/lamivudine: 96-week results from COL100758. AIDS Res Hum Retroviruses. 2009 Mar 25.
Jemsek JG, Arathoon E, Arlotti M, et al. Body fat and other metabolic effects of atazanavir and efavirenz, each administered in combination with zidovudine plus lamivudine, in antiretroviral-naive HIV-infected patients. CID 2006, 42:273-80.
Kagan RM, Shenderovich M, Ramnarayan K, Heseltine PNR. Emergence of a novel lopinavir resistance mutation at codon 47 correlates with ARV utilization. Antivir Ther 2003, 8:S54.
Katlama C, Valantin MA, Algarte-Genin M, et al. Efficacy of darunavir/ritonavir maintenance monotherapy in patients with HIV-1 viral suppression: a randomized open-label, noninferiority trial, MONOI-ANRS 136. AIDS 2010, 24:2365-74.
Kempf DJ, Isaacson JD, King MS, et al. Analysis of the virological response with respect to baseline viral phenotype and genotype in PI-expe-rienced HIV-1-infected patients receiving lopinavir/ritonavir therapy. Antiviral Therapy 2002, 7:165-174.
Kempf DJ, Marsh KC, Kumar G, et al. Pharmacokinetic enhancement of inhibitors of the HIV protease by coadministration with ritonavir. Antimicrob Agents Chemother 1997, 41:654-60.
Koh Y, Nakata H, Maeda K, et al. Novel bis-tetrahydrofuranylurethane-containing nonpeptidic protease inhibitor UIC-94017 (TMC114) with potent activity against multi-PI-resistant HIV in vitro. Antimic Ag Chemo 2003; 47: 3123-3129. http://aac.asm.org/cgi/content/abstract/47/10/3123
Lallemand F, Salhi Y, Linard F, Giami A, Rozenbaum W. Sexual dysfunction in 156 ambulatory HIV-infected men receiving HAART combinations with and without protease inhibitors. J AIDS 2002, 30: 187-90.
Larder BA, Hertogs K, Bloor S, et al. Tipranavir inhibits broadly protease inhibitor-resistant HIV-1 clinical samples. AIDS 2000, 14:1943-8.
Le Tiec C, Barrail A, Goujard C, Taburet AM. Clinical pharmacokinetics and summary of efficacy and tolerability of atazanavir. Clin Pharmacokinet 2005, 44:1035-50.
MacManus S, Yates PJ, Elston RC, et al. GW433908/ritonavir once daily in antiretroviral therapy-naive HIV-infected patients: absence of protease resistance at 48 weeks. AIDS 2004, 18:651-5.
Madruga JV, Berger D, McMurchie M, et al. Efficacy and safety of darunavir-ritonavir compared with that of lopinavir-ritonavir at 48 weeks in treatment-experienced, HIV-infected patients in TITAN: a randomised controlled phase III trial. Lancet 2007; 370:49-58.
Malan DR, Krantz E, David N, et al. Efficacy and safety of atazanavir, with or without ritonavir, as part of once-daily highly active antiretroviral therapy regimens in antiretroviral-naive patients. J AIDS 2008, 47:161-7.
Malan DR, Krantz E, David N, Wirtz V, Hammond J, McGrath D. Efficacy and safety of atazanavir, with or without ritonavir, as part of once-daily highly active antiretroviral therapy regimens in antiretroviral-naive patients. J AIDS 2008; 47:161-167.
Mallolas J, Podzamczer D, Milinkovic A, et al. Efficacy and safety of switching from boosted lopinavir to boosted atazanavir in patients with virological suppression receiving a LPV/r-containing HAART: the ATAZIP study. J AIDS 2009, 51:29-36.
McCallister S, Valdez H, Curry K, et al. A 14-day dose-response study of the efficacy, safety, and pharmacokinetics of the nonpeptidic protease inhibitor tipranavir in treatment-naive HIV-1-infected patients. J AIDS 2004, 35:376-82.
McComsey G, Rightmire A, Wirtz V, et al. Changes in body composition with ritonavir-boosted and unboosted atazanavir treatment in combination with lamivudine and stavudine: A 96-week randomized, controlled study. Clin Infect Dis. 2009 Mar 20.
Meraviglia P Angeli E, Del Sorbo F, et al. Risk factors for indinavir-related renal colic in HIV patients: predictive value of indinavir dose/body mass index. AIDS 2002, 16:2089-2093.
Mills AM, Nelson M, Jayaweera D, et al. Once-daily darunavir/ritonavir vs. lopinavir/ritonavir in treatment-naive, HIV-1-infected patients: 96-week analysis. 30. AIDS 2009, 23:1679-88.
Molina JM, Andrade-Villanueva J, Echevarria J, et al. Once-daily atazanavir/ritonavir versus twice-daily lopinavir/ritonavir, each in combination with tenofovir and emtricitabine, for management of antiretroviral-naive HIV-1-infected patients: 48 week efficacy and safety results of the CASTLE study. Lancet 2008, 372:646-655.
Molina JM, Andrade-Villanueva J, et al. Once-daily atazanavir/ritonavir compared with twice-daily lopinavir/ritonavir, each in combination with tenofovir and emtricitabine, for management of antiretroviral-naive HIV-1-infected patients: 96-week efficacy and safety results of the CASTLE study. J AIDS 2010, 53:323-32.
Molina JM, Podsadecki TJ, Johnson MA, et al. A lopinavir/ritonavir-based once-daily regimen results in better compliance and is non-inferior to a twice-daily regimen through 96 weeks. AIDS Res Hum Retroviruses 2007;23:1505-14.
Murphy RL, Berzins B, Zala C, et al. Change to atazanavir/ritonavir treatment improves lipids but not endothelial function in patients on stable antiretroviral therapy. AIDS 2010, 24:885-90.
Nolan D. Metabolic complications associated with HIV protease inhibitor therapy. Drugs 2003, 63:2555-74.
Noor MA, Parker RA, O’mara E, et al. The effects of HIV protease inhibitors atazanavir and lopinavir/ritonavir on insulin sensitivity in HIV-seronegative healthy adults. AIDS 2004, 18:2137-2144.
Ortiz R, Dejesus E, Khanlou H, et al. Efficacy and safety of once-daily darunavir/ritonavir versus lopinavir/ritonavir in treatment-naive HIV-1-infected patients at week 48. AIDS 2008, 22:1389-1397.
Parkin N, Stawiski E, Chappey C, Coakley E. Darunavir/amprenavir cross-resistance in clinical samples submitted for phenotype/genotype combination resistance testing. Abstract 607, 15th CROI 2008, Boston.
Podzamczer D, Ferrer E, Consiglio E, et al. A randomized clinical trial comparing nelfinavir or nevirapine associated to zidovudine/lamivudine in HIV-infected naive patients (the Combine Study). Antivir Ther 2002, 7:81-90.
Pozniak A, Opravil M, Beatty G, Hill A, de Béthune MP, Lefebvre E. Effect of baseline viral susceptibility on response to darunavir/ritonavir versus control protease inhibitors in treatment-experienced HIV type 1-infected patients: POWER 1 and 2. AIDS Res Hum Retroviruses 2008, 24:1275-80.
Riddler SA, Haubrich R, DiRienzo AG, et al. Class-sparing regimens for initial treatment of HIV-1 infection. N Engl J Med 2008, 358:2095-2106.
Robbins GK, De Gruttola V, Shafer RW, et al. Comparison of sequential three-drug regimens as initial therapy for HIV-1 infection. N Engl J Med 2003, 349: 2293-303.
Rodriguez-French A, Boghossian J, Gray GE, et al. The NEAT study: a 48-week open-label study to compare the antiviral efficacy and safety of GW433908 versus nelfinavir in ART-naive HIV-1-infected patients. JAIDS 2004, 35:22-32.
Rotger M, Taffe P, Bleiber G, et al. Gilbert syndrome and the development of antiretroviral therapy-associated hyperbilirubinemia. J Infect Dis 2005, 192:1381-6.
Schnell T, Schmidt B, Moschik G, et al. Distinct cross-resistance profiles of the new protease inhibitors amprenavir, lopinavir, and atazanavir in a panel of clinical samples. AIDS 2003, 17:1258-61.
Schrooten W, Colebunders R, Youle M, et al. Sexual dysfunction associated with protease inhibitor containing HAART. AIDS 2001, 15: 1019-23.
Shafer RW, Smeaton LM, Robbins GK, et al. Comparison of four-drug regimens and pairs of sequential three-drug regimens as initial therapy for HIV-1 infection. N Engl J Med 2003, 349: 2304-15.
Sham HL, Kempf DJ, Molla A, et al. ABT-378, a highly potent inhibitor of the HIV protease. Antimicrob Agents Chemother 1998, 42:3218-24.
Smith K, Weinberg W, DeJesus E, et al. Efficacy and safety of once-daily boosted fosamprenavir or atazanavir with tenofovir/emtricitabine in antiretroviral-naive HIV-1 infected patients: 24-week results from COL103952 (ALERT). Abstract H-1670, 46th ICAAC 2006, San Francisco.
Soriano V, Arastéh K, Migrone H, et al. Nevirapine versus atazanavir/ritonavir, each combined with tenofovir disoproxil fumarate/emtricitabine, in antiretroviral-naive HIV-1 patients: the ARTEN Trial. Antivir Ther 2011, 16:339-48.
Soriano V, Garcia-Gasco P, Vispo E, et al. Efficacy and safety of replacing lopinavir with atazanavir in HIV-infected patients with undetectable plasma viraemia: final results of the SLOAT trial. J Antimicrob Chemother 2008; 61:200-5.
Squires KE, Young B, DeJesus E, et al. Safety and efficacy of a 36-week induction regimen of abacavir/lamivudine and ritonavir-boosted atazanavir in HIV-infected patients. HIV Clin Trials 2010, 11:69-79.
Squires KE, Young B, Dejesus E, et al. Similar efficacy and tolerability of atazanavir compared with atazanavir/ritonavir, each with abacavir/lamivudine after initial suppression with abacavir/lamivudine plus ritonavir-boosted atazanavir in HIV-infected patients. AIDS 2010, 24:2019-27.
Stanley TL, Joy T, Hadigan CM, et al. Effects of switching from lopinavir/ritonavir to atazanavir/ritonavir on muscle glucose uptake and visceral fat in HIV-infected patients. AIDS 2009, 23:1349-57.
Staszewski S, Morales-Ramirez J, Tashima KT, et al. Efavirenz plus zidovudine and lamivudine, efavirenz plus indinavir, and indinavir plus zidovudine and lamivudine in the treatment of HIV-1 infection in adults. Study 006 Team. N Engl J Med 1999, 341:1865-73.
Stellbrink HJ, Hawkins DA, Clumeck N, et al. Randomised, multicentre phase III study of saquinavir plus zidovudine plus zalcitabine in previously untreated or minimally pretreated HIV-infected patients. Clin Drug Invest 2000, 20:295-307.
Van Leeuwen R, Katlama C, Murphy RL, et al. A randomized trial to study first-line combination therapy with or without a protease inhibitor in HIV-1-infected patients. AIDS 2003, 17:987-99.
Voigt E, Wickesberg A, Wasmuth JC, et al. First-line ritonavir/indinavir 100/800 mg twice daily plus nucleoside reverse transcriptase inhibitors in a German multicentre study: 48-week results. HIV Med 2002, 3:277-282.
Walmsley S, Avihingsanon A, Slim J, et al. Gemini: a noninferiority study of saquinavir/ritonavir versus lopinavir/ritonavir as initial HIV-1 therapy in adults. J AIDS 2009 Feb 12.
Walmsley S, Bernstein B, King M, et al. Lopinavir-ritonavir versus nelfinavir for the initial treatment of HIV infection. N Engl J Med 2002, 346:2039-46.
Walmsley S, Bredeek U, Avihingsanon A, et al. Evaluation of the impact of highly active antiretroviral therapy (HAART) on lipid profiles – data from the 24-week interim analysis of the Gemini Study: saquinavir/r (SQV/r) BID vs lopinavir/r (LPV/r) BID plus emtricitabine/tenofovir (FTC/TDF) QD in ARV-naïve HIV-1-infected patients. Abstract TuPeB069, 4th IAS 2007, Sydney.
Wasmuth JC, Lambertz I, Voigt E, et al. Maintenance of indinavir by dose adjustment in HIV-1-infected patients with indinavir-related toxicity. Eur J Clin Pharmacol 2007;63:901-8.
Youle M. Overview of boosted protease inhibitors in treatment-experienced HIV-infected patients. J Antimicrob Chemother 2007;60:1195-205.
Zajdenverg R, Badal-Faesen S, Andrade-Villanueva J, et al. Lopinavir/ritonavir (LPV/r) tablets administered once- (QD) or twice-daily (BID) with NRTIs in antiretroviral-experienced HIV-1 infected subjects: results of a 48-week randomized trial (Study M06-802). Abstract TUAB104, 5th IAS 2009, Cape Town.
Entry-Inhibitoren
Wirkungsweise
Bei dem Eintritt von HIV in die CD4-Zelle gibt es drei Schlüssel-Stellen:
- Die Bindung von HIV über das Hüllprotein gp120 an den CD4-Rezeptor („Attachment“)
- Die Bindung an Korezeptoren und schließlich
- Die Fusion von Virus und Zelle
Abbildung 1: Der Eintritt von HIV in die Wirtszelle („host cell“) mit den drei entscheidenden Schritten (Grafik mit freundlicher Genehmigung aus: Moore JP, Doms RW. The entry of entry inhibitors: a fusion of science and medicine. PNAS 2003, 100:10598-602).
Alle drei Schritte des Eintritts können medikamentös gehemmt werden. Schritt 1 wird durch Attachment-Inhibitoren verhindert, Schritt 2 durch Korezeptorantagonisten blockiert, Schritt 3 durch Fusions-Inhibitoren gehemmt. Alle drei Wirkstoffklassen, Attachment-Inhibitoren, Korezeptorantagonisten (hier sind je nach Korezeptor noch CCR5- und CXCR4-Antagonisten zu unterscheiden) und Fusions-Inhibitoren, werden zum jetzigen Zeitpunkt sehr vereinfachend als Entry-Inhibitoren zusammengefasst. Diese waren nach den NRTIs, NNRTIs und den PIs die vierte Wirkstoffklasse in der antiretroviralen Therapie. Wesentlicher Unterschied zu diesen Medikamenten ist die Tatsache, dass die Entry-Inhibitoren nicht intrazellulär wirken, sondern bereits zu einem früheren Zeitpunkt im Replikationszyklus von HIV ansetzen – ein Umstand, von dem man sich generell eine bessere Verträglichkeit erhofft.
Während die Attachment-Inhibitoren noch in klinischer Erprobung sind, gibt es mit Maraviroc in der Gruppe der Korezeptorantagonisten und mit T-20 als erstem Fusionsinhibitor bereits zugelassene Präparate. Maraviroc und T-20 werden in diesem Kapitel besprochen, für weitere Entry-Inhibitoren sei auf das nächste ART-Kapitel 2011/2012 verwiesen.
Korezeptorantagonisten
Allgemeines
Neben dem CD4-Rezeptor braucht HIV für den Eintritt in die Zielzelle so genannte Korezeptoren. Die beiden wichtigsten sind CCR5 und CXCR4, die Mitte der 90er Jahre entdeckt wurden (Alkhatib 1996, Deng 1996, Doranz 1996). Benannt wurden diese Rezeptoren nach ihren natürlichen Chemokinen, die normalerweise an sie binden. Deren Nomenklatur leitet sich von der Aminosäurensequenz ab. Bei CCR5-Rezeptoren sind es die „CC-Chemokine“ MIP und RANTES, bei CXCR4-Rezeptoren ist es das „CXC-Chemokin“ SDF-1.
HIV-Varianten benutzen entweder CCR5- oder CXCR4-Rezeptoren für den Eintritt in die Zielzelle. Entsprechend ihrem Rezeptortropismus werden HIV-Varianten als R5 bezeichnet, wenn sie CCR5 als Korezeptor benutzen; Viren mit einer Präferenz für CXCR4 heißen dagegen X4-Viren. R5-Viren sind Viren, die vorwiegend Makrophagen infizieren (früher: „M-trope“ Viren), X4 Viren infizieren vorwiegend T-Zellen (früher: „T-trope“ Viren). „Dualtrope“ Viren können beide Rezeptoren benutzen, darüber hinaus gibt es noch Mischpopulationen von R5- und X4-Viren. Bei den meisten HIV-Patienten sind in den frühen Infektionsstadien R5-Viren zu finden; X4-Viren, die wahrscheinlich auch ein breiteres Spektrum von Zellen infizieren können, treten erst in späten Stadien auf. Sie kommen außerdem fast nur in X4/R5-Mischpopulationen vor, reine X4-Populationen sind sehr selten. Der Tropismuswechsel von R5 zu X4 geht häufig mit einer Krankheitsprogression einher (Connor 1997, Scarlatti 1997).
Bei einigen Menschen besteht eine angeborene, reduzierte Expression des CCR5-Rezeptors. Diese ist meist auf eine 32-Basenpaar-Deletion im CCR5-Gen (∆32-Mutation) zurückzuführen. Menschen mit einem solchen Gendefekt infizieren sich schlechter mit HIV, bei einer Infektion verläuft die Progression zu AIDS langsamer (Dean 1996, Liu 1996, Samson 1996). Das Fehlen des CCR5-Rezeptors aufgrund dieses Gendefekts bleibt offenbar sonst weitgehend ohne Krankheitswert. Die medikamentöse CCR5-Rezeptor-Blockade durch so genannte CCR5-(Korezeptor)-Antagonisten ist somit ein ein attraktives therapeutisches Ziel. In 2008 wurde der Fall eines HIV-Patienten mit Akuter Myeloischer Leukämie und allogener Stammzelltransplantation veröffentlicht, dessen gesunder Stammzellspender homozygot für die ∆32-Mutation war – nach der Transplantation blieb die Viruslast auch ohne ART über Jahre unter der Nachweisgrenze (Hütter 2009, Allers 2011).
Bei therapienaiven Patienten liegen in etwa 80-90 % R5-Populationen vor, bei vorbehandelten sind es etwa 50 % (Hoffmann 2007). Der Rezeptor-Tropismus korreliert mit dem Infektionsstadium. Je höher die CD4-Zellen und je niedriger die Viruslast, um so eher liegen R5-Viren vor (Moyle 2005, Brumme 2005). Reine X4-Populationen gibt es dagegen fast nur in fortgeschrittenen Krankheitsstadien. Oberhalb von 500 CD4-Zellen/µl sind sie nur in 6 % zu finden, bei weniger als 25 CD4-Zellen/µl dagegen in über 50 % der Patienten (Brumme 2005).
Dies bedeutet, dass CCR5-Antagonisten eher früh im Krankheitsverlauf eingesetzt werden sollten. Als Salvage-Strategie sind sie bei vielen Patienten mit fortgeschrittener Infektion (und X4-Viren) oft ungeeignet. Ihre Rolle dürfte eher im „Ersatz“ herkömmlicher antiretroviraler Substanzen liegen, wenn es zum Beispiel darum geht, die mitochondriale Toxizität zu reduzieren.
Tropismus-Test
Zwar scheinen CCR5-Antagonisten bei X4/R5-Mischpopulationen ohne negative Effekte zu bleiben (siehe unten), doch ist schon allein aus Kostengründen ein Test vor Therapie notwendig, um individuell zu klären, ob der Einsatz eines CCR5-Antagonisten überhaupt Sinn macht. Es besteht zudem die Möglichkeit, dass bei einer Nicht-Wirksamkeit des CCR5-Antagonisten die ganze ART wackelt und neue Resistenzen acquiriert werden. Deshalb hat sich mittlerweile ein neuer Laborzweig etabliert, der ausschliesslich zum Ziel hat, zuverlässig vorherzusagen, welchen Korezeptor eine Viruspopulation benutzt. Mehr Informationen finden sich im Resistenz-Kapitel.
Für eine phänotypische Tropismusbestimmung stehen vor allem mit dem Trofile® (Monogram Biosciences), aber auch mit Phenoscript® (VIRalliance) oder XtrackC/PhenX-R® (inPheno) mehrere kommerzielle Assays zur Verfügung. Diese Tests sind jedoch kompliziert, gelingen nur bei mindestens 500-1000 Viruskopien/ml und dauern mehrere Wochen. Eine neue Version, Trofile ES® (enhances sensitivity) erfasst bereits sehr kleine Mengen an dualtropen oder X4-Viren. Durch die dadurch bessere Vorhersage des Tropismus wird wahrscheinlich auch die Effektivität der CCR5-Antagonisten erhöht (Saag 2008, Su 2008).
Die technisch einfachere und kostengünstigere genotypische Tropismusbestimmung wurde kürzlich validiert (Sierra 2007). Momentan konzentriert man sich auf die V3 Schleife des Hüllproteins gp120, da HIV mit dieser Region an den Korezeptor bindet (Jensen 2003, Briz 2006). Allerdings scheint der Tropismus nicht nur durch die Sequenz der V3 Schleife determiniert zu werden – Viren mit identischer V3-Schleife können sich im Tropismus unterscheiden (Huang 2006, Low 2007). Dennoch scheint nach dem aktuellen Kenntnisstand die genotypische Tropismus-Testung geeignet, den aufwändigen phänotypischen Trofile-Assay ersetzen zu können (Poveda 2009).
CCR5-Antagonisten kamen bisher trotz ihrer bislang guten Verträglichkeit für die vielen Patienten, die unter anderen Substanzen an Nebenwirkungen leiden, nicht in Frage, solange die Viruslast gut supprimiert war – die phänotypische Testung erfordert eine Viruslast von mindestens 1000 Kopien/ml. Genotypische Tests benötigen wahrscheinlich weniger Viren. Aktuell wird versucht, den Tropismus auch aus proviraler DNA bei Patienten mit geringer Viruslast zu bestimmen. Diese Methode untersucht somit das Erbgut von HIV, das in das Genom infizierter Zellen integriert ist. Erste Erfahrungen zeigen, dass dies möglich und vor allem auch sinnvoll ist (Soulié 2009). Die Kostenerstattung für den Tropismustest ist noch immer nicht geklärt – die Maraviroc-Herstellerfirma ViiV ist inzwischen nicht mehr bereit, die Kosten zu übernehmen, weshalb jetzt individuelle Anfragen an die Krankenkassen notwendig sind.
Tropismus-Shift und andere Konsequenzen
Unter CCR5-Antagonisten ist oft bei Patienten, deren Therapie virologisch nicht erfolgreich ist, ein selektionsbedingter Shift hin zu X4-Viren zu beobachten. Diese X4-tropen Viren entstehen aber wohl nur sehr selten tatsächlich neu, sondern werden wahrscheinlich aus präexistenten Pools selektioniert (Westby 2006). In einer Pilotstudie, in der Patienten mit X4/R5-Mischpopulationen Maraviroc erhielten, waren die CD4-Zellen gegenüber Plazebo sogar erhöht (Saag 2009) – eine durch den X4-Shift bedingte HIV-Progression unter CCR5-Antagonisten scheint also eher unwahrscheinlich.
Abbildung 2: Wirkung der allosterischen CCR5-Antagonisten Maraviroc (und Vicriviroc). Durch die Bindung in eine transmembrane Tasche wird das Rezeptormolekül räumlich verändert, was dann letztlich die Bindung des viralen Proteins gp120 an den Rezeptor unmöglich macht. Der Rezeptor wird also nicht einfach nur besetzt. R5A = CCR5-Antagonist
Was für Konsequenzen könnte die CCR5-Blockade sonst noch haben? Obwohl Patienten mit dem angeborenem ∆32-Gendefekt für den CCR5-Rezeptor normalerweise gesund sind, gibt es Befürchtungen, dass eine medikamentöse Blockade dieser Rezeptoren negative Folgen haben könnte – Motto: zu irgendetwas muss dieser Chemokin-Rezeptor doch schließlich gut sein. Menschen mit der ∆32-Deletion sind deshalb in zahllosen Studien untersucht worden, ob bei ihnen bestimmte Erkrankungen häufiger oder möglicherweise sogar seltener sind als bei Patienten ohne diesen Gendefekt. Am intensivsten diskutiert wurde ein vermehrtes Auftreten von West-Nil-Virusinfektionen (Glass 2006) oder FSME (Kindberg 2008), dagegen scheint die ∆32-Deletion protektiv für Rheuma zu sein (Review: Prahalad 2006). Insgesamt ist die Studienlage derzeit jedoch noch so heterogen und oft auch widersprüchlich, dass nicht von einer eindeutigen Assoziation des Gendefekts mit bestimmten Erkrankungen gesprochen werden kann. Allerdings ist angesichts der zeitlich noch begrenzten Erfahrungen mit CCR5-Antagonisten Wachsamkeit geboten. Überdies könnte das Andocken an den Rezeptor möglicherweise auch eine Autoimmunreaktion auslösen. Dies trat bislang im Affenmodell nicht auf (Peters 2005). Auch negative Auswirkungen auf Impfungen werden diskutiert (Roukens 2009). Eine Analyse sämtlicher Phase-I-II-Studien unter Maraviroc ergab zudem keine negativen Auswirkungen auf die Immunfunktion (Ayoub 2007). Ein anfangs etwas beunruhigender Bericht über Tumorerkrankungen in einer Studie mit Vicriviroc (Gulick 2007) haben sich in sämtlichen Folgestudien nicht bestätigt.
Immunmodulation mit CCR5-Antagonisten?
Für Maraviroc konnte in einer Metaanalyse sämtlicher großer Studien gezeigt werden, dass die CD4-Zellanstiege insgesamt besser sind als unter anderen Substanzen (Wilkin 2008). Dies führte zu der Annahme, dass CCR5-Antagonisten möglicherweise als Immunmodulatoren dienen könnten. Die bisherigen Studien zum Effekt einer zusätzlichen Gabe bei Patienten mit schlechter Immunrekonstitution sind jedoch eher ernüchternd (Lanzafame 2009, Stepanyuk 2009, Hunt 2011). Allerdings gibt es Hinweise auf positive Effekten auf die Immunaktivierung (Funderburg 2010, Wilkin 2010+2011) und auf latente Virusreservoire (Gutiérrez 2010). Abseits experimenteller Studien ist dazu aber noch nichts spruchreif.
Einzelsubstanzen (nicht zugelassene siehe ART-Kapitel 3)
Maraviroc (Celsentri®, USA: Selzentry®) ist der erste und bislang einzige CCR5-Antagonist, der im September 2007 für die Behandlung der HIV-Infektion zugelassen wurde. Maraviroc bindet allosterisch an den Rezeptor, besetzt ihn also nicht nur, sondern verändert das Rezeptormolekül räumlich über die Bindung in eine transmembrane Tasche, was die Bindung des viralen Proteins an den Rezeptor erschwert (siehe Abbildung 2). Unter Maraviroc-Monotherapie fiel die Viruslast nach 10-15 Tagen um etwa 1,6 Logstufen (Fätkenheuer 2005).
Zur Zulassung führten zwei fast identische Phase-III-Studien, MOTIVATE-1 (USA, Kanada) und -2 (Europa, Australien, USA). In diese waren 1.049 mehrfach vorbehandelte Patienten mit R5-Viren und mindestens 5.000 Kopien/ml aufgenommen worden, die entweder mit drei Klassen vorbehandelt waren und/oder bei denen gegen drei Klassen virale Resistenzen vorlagen (Gulick 2008, Fätkenheuer 2008). Die Patienten erhielten entweder 300 mg Maraviroc einmal, 150 mg Maraviroc zweimal täglich oder Plazebo zu einer je nach Resistenzlage „optimierten“ Therapie – in dieser waren allerdings Substanzen wie Darunavir, Etravirin oder Raltegravir nicht erlaubt. Nach 48 Wochen lag der Anteil der Patienten mit einer Viruslast unter 50 Kopien/ml in den Maraviroc-Armen deutlich höher als unter Plazebo (46 % und 43 % gegenüber 17 %). Der Effekt zeigte sich auch bei hoher Viruslast und multiplen Resistenzen (Fätkenheuer 2008) und blieb auch über 96 Wochen bestehen (Hardy 2010). Die Verträglichkeit von Maraviroc war ausgezeichnet und unterschied sich nicht von Plazebo. Überdies hatte der durch den selektionsbedingte Shift zu X4-Viren, der bei der Hälfte der Patienten ohne virologischen Therapieerfolg zu beobachten war, keine negativen Konsequenzen.
Auch an therapienaiven Patienten wurde Maraviroc getestet (Cooper 2010, Sierra-Madero 2010). In der MERIT-Studie erhielten 721 Patienten zu AZT+3TC entweder Efavirenz oder Maraviroc 300 mg zweimal täglich (ein Once-Daily-Arm mit Maraviroc war Anfang 2006 wegen schlechterer Wirksamkeit vorzeitig gestoppt worden). Der Anteil der Patienten mit einer Viruslast unter 50 Kopien/ml lag nach 48 Wochen unter Maraviroc etwas niedriger als unter Efavirenz (65,3 versus 69,3 %). Virologisches Versagen wurde häufiger beobachtet (11,9 versus 4,2 %). Zwar stiegen die CD4-Zellen deutlicher an, doch das primäre Ziel der Studie, die Nichtunterlegenheit gegenüber Efavirenz zu zeigen, wurde nicht ganz erreicht. Erstaunlicherweise wurde der Wirksamkeitsunterschied nur in Ländern der südlichen Hemisphäre beobachtet. Eine retrospektive Analyse ergab zudem, dass fast 4 % Patienten im Maraviroc-Arm in den Wochen zwischen Screening und Baseline einen Shift von R5- zu dualtropen Viren gezeigt hatten. Bei diesen war das Ansprechen besonders schlecht. Wäre der Unterschied zwischen Maraviroc und Efavirenz bei einem besseren, sensitiveren Test nicht relevant gewesen? Eine retrospektive Nachuntersuchung mittels eines verbesserten Trofile-Assays, in der keine Unterschiede mehr erkennbar waren, scheint dies zu bestätigen (Cooper 2010). Auf Basis dieser Daten erteilte die FDA Maraviroc im November 2009 die Zulassung auch für therapienaive Patienten. Der EMEA reichten die Daten freilich nicht für eine solche Ausweitung der Indikation.
Wie in den MOTIVATE-Studien beeindruckte auch in MERIT die gute Verträglichkeit von Maraviroc. Die Abbruchraten aufgrund von Nebenwirkungen lagen nur bei 4,2 gegenüber 13,6 % unter Efavirenz. Auch die Lipidprofile fielen deutlich günstiger aus (MacInnes 2011). Eine Lebertoxizität, wie sie unter dem inzwischen gestoppten CCR5-Antagonisten Aplaviroc beobachtet worden war, scheint es unter Maraviroc nicht zu geben, auch nicht bei bestehenden Leberschäden (Abel 2009).
Wie ist die Wirkung bei Non-R5-Viren? In einer doppelblind randomisierten Phase-II-Studie an 113 vorbehandelten Patienten hielt sie sich nach 24 Wochen erwartungsgemäß in Grenzen. Eine signifikante antivirale Wirkung gegenüber Plazebo war nicht sichtbar, allerdings stiegen wie erwähnt unter Maraviroc überraschenderweise die CD4-Zellen deutlich an (Saag 2009).
Zu Resistenzen gibt es bislang nur spärliche Informationen. Offensichtlich sorgen Mutationen in den für die V3-Schleife des Hüllproteins gp120 zuständigen Genen für eine volle Resistenz, die Viren können dabei R5-trop bleiben – ein Shift zu X4 ist also nicht notwendig. Die Mutationen sind vor allem in der Spitze der Schleife lokalisiert und könnten dem Virus helfen, entweder an den durch Maraviroc räumlich veränderten CCR5-Rezeptor zu binden oder aber die Affinität der Viren für ungebundene CCR5-Rezeptoren zu erhöhen (Westby 2007, Lewis 2008). Insgesamt scheint die Resistenzbarriere aber eher hoch zu sein (Jubb 2009).
Wichtig für die Praxis ist, dass sich die empfohlene Maraviroc-Dosis nach der Begleittherapie richtet (Abel 2005). Bei geboosterten PIs (außer Tipranavir) wird die übliche Dosis von 2 x 300 mg halbiert, bei Efavirenz (oder auch anderen Enzyminduktoren wie Rifampicin oder Carbamazepin) muss sie dagegen verdoppelt werden. Bei Integrasehemmern wie Raltegravir oder Elvitegravir sind keine Dosisanpassungen notwendig (Andrews 2010, Ramanathan 2010).
Literatur zu Korezeptorantagonisten und zu Maraviroc
Abel S, Davis JD, Ridgway CE, Hamlin JC, Vourvahis M. Pharmacokinetics, safety and tolerability of a single oral dose of maraviroc in HIV-negative subjects with mild and moderate hepatic impairment. Antivir Ther 2009, 14:831-7.
Abel S, Russell D, Ridgway C, Muirhead G. Overview of the drug-drug interaction data for maraviroc. Abstract 76, 7th IWCPHT 2005, Quebec.
Alkhatib G, Combadiere C, Broder CC, et al. CC CKR5: a RANTES, MIP-1alpha, MIP-1beta receptor as a fusion cofactor for macrophage-tropic HIV-1. Science 1996;272:1955-8.
Allers K, Hütter G, Hofmann J, et al. Evidence for the cure of HIV infection by CCR5Δ32/Δ32 stem cell transplantation. Blood 2011, 117:2791-9.
Andrews E, Glue P, Fang J, Crownover P, Tressler R, Damle B. Assessment of the pharmacokinetics of co-administered maraviroc and raltegravir. Br J Clin Pharmacol. 2010, 69:51-7.
Ayoub A, van der Ryst E, Turner K, McHale M. A review of the markers of immune function during the maraviroc phase 1 and 2a studies. Abstract 509, 14th CROI 2007, Los Angeles.
Briz V, Poveda E, Soriano V. HIV entry inhibitors: mechanisms of action and resistance pathways. J Antimicrob Chemother 2006, 57:619-627.
Brumme ZL, Goodrich J, Mayer HB, et al. Molecular and clinical epidemiology of CXCR4-using HIV-1 in a large population of antiretroviral-naive individuals. J Infect Dis 2005, 192:466-74.
Connor RI, Sheridan KE, Ceradini D, Choe S, Landau NR. Change in coreceptor use coreceptor use correlates with disease progression in HIV-1–infected individuals. J Exp Med 1997, 185:621-8.
Cooper DA, Heera J, Goodrich J, et al. Maraviroc versus Efavirenz, Both in Combination with Zidovudine-Lamivudine, for the Treatment of Antiretroviral-Naive Subjects with CCR5-Tropic HIV-1 Infection. J Infect Dis 2010, 201:803-13.
Dean M, Carrington M, Winkler C, et al. Genetic restriction of HIV-1 infection and progression to AIDS by a deletion allele of the CKR5 structural gene. Science 1996;273:1856-62.
Deng H, Liu R, Ellmeier W, et al. Identification of a major co-receptor for primary isolates of HIV-1. Nature 1996;381:661-6.
Doranz BJ, Rucker J, Yi Y, et al. A dual-tropic primary HIV-1 isolate that uses fusin and the beta-chemokine receptors CKR-5, CKR-3, and CKR-2b as fusion cofactors. Cell 1996;85:1149-58.
Fatkenheuer G, Pozniak AL, Johnson MA, et al. Efficacy of short-term monotherapy with maraviroc, a new CCR5 antagonist, in patients infected with HIV-1. Nat Med 2005, 11:1170-2.
Funderburg N, Kalinowska M, Eason J, et al. Effects of maraviroc and efavirenz on markers of immune activation and inflammation and associations with CD4+ cell rises in HIV-infected patients. PLoS One 2010, 5:e13188.
Fätkenheuer G, Nelson M, Lazzarin A. Subgroup analysis of maraviroc in previously treated R5 HIV-1 infection. N Engl J Med 2008, 359:1442-1455.
Glass WG, McDermott DH, Lim JK, et al. CCR5 deficiency increases risk of symptomatic West Nile virus infection. J Exp Med 2006; 203:35-40.
Gulick RM, Lalezari J, Goodrich J, et al. Maraviroc for previously untreated patients with R5 HIV-1 infection. N Engl J Med 2008, 359:1429-1441.
Gulick RM, Su Z, Flexner C, et al. Phase 2 study of the safety and efficacy of vicriviroc, a CCR5 inhibitor, in HIV-1-Infected, treatment-experienced patients: ACTG 5211. JID 2007;196:304-12.
Gutiérrez C, Diaz L, Hernández-Novoa B, et al. Effect of the intensification with a CCR5 antagonist on the decay of the HIV-1 Latent reservoir and residual viremia. Abstract 284, 17th CROI 2010, San Francisco.
Hardy D, Reynes J, Konourina I, et al. Efficacy and safety of maraviroc plus optimized background therapy in treatment-experienced patients infected with CCR5-tropic HIV-1: 48-week combined analysis of the MOTIVATE Studies. Abstract 792, 15th CROI 2008, Boston.
Hardy WD, Gulick RM, Mayer H, et al. Two-year safety and virologic efficacy of maraviroc in treatment-experienced patients with CCR5-tropic HIV-1 infection: 96-week combined analysis of MOTIVATE 1 and 2. J AIDS 2010 Aug 11. [Epub ahead of print]
Huang W, Toma J, Fransen S, et al. Modulation of HIV-1 co-receptor tropism and susceptibility to co-receptor inhibitors by regions outside of the V3 Loop: Effect of gp41 amino acid substitutions. Abstract H-245, 46th ICAAC 2006, San Francisco.
Hütter G, Nowak D, Mossner M, et al. Long-term control of HIV by CCR5 Delta32/Delta32 stem-cell transplantation. N Engl J Med 2009, 360:692-8.
Jensen MA, van’t Wout AB. Predicting HIV-1 coreceptor usage with sequence analysis. AIDS Rev 2003, 5:104-112.
Jubb B, Lewis M, Simpson P et al. CCR5-tropic resistance to maraviroc is uncommon even among patients on functional maraviroc monotherapy or with ongoing low-level replication. Abstract 639, 16th CROI 2009 Montréal.
Kindberg E, Mickiene A, Ax C, et al. A deletion in the chemokine receptor 5 (CCR5) gene is associated with tickborne encephalitis. JID 2008;197:266-9.
Lanzafame M, Lattuada E, Vento S. Maraviroc and CD4+ cell count recovery in patients with virologic suppression and blunted CD4+ cell response. AIDS 2009, 23:869.
Lewis M, Mori J, Simpson P, et al. Changes in V3 loop sequence associated with failure of maraviroc treatment in patients enrolled in the MOTIVATE 1 and 2 Trials. Abstract 871, 15th CROI 2008, Boston.
Liu R, Paxton WA, Choe S, et al. Homozygous defect in HIV-1 coreceptor accounts for resistance of some multiply-exposed individuals to HIV-1 infection. Cell 1996;86:367-77.
Low AJ, Dong W, Chan D, et al. Current V3 genotyping algorithms are inadequate for predicting X4 co-receptor usage in clinical isolates. AIDS 2007; 21.
MacInnes A, Lazzarin A, Di Perri G, et al. Maraviroc can improve lipid profiles in dyslipidemic patients with HIV: results from the MERIT trial. HIV Clin Trials 2011, 12:24-36.
Moyle GJ, Wildfire A, Mandalia S, et al. Epidemiology and predictive factors for chemokine receptor use in HIV-1 infection. J Infect Dis 2005, 191:866-72.
Peters C, Kawabata T, Syntin P, et al. Assessment of immunotoxic potential of maraviroc in cynomolgus monkeys. Abstract 1100, 45th ICAAC 2005, Washington.
Poveda E, Seclén E, González Mdel M, et al. Design and validation of new genotypic tools for easy and reliable estimation of HIV tropism before using CCR5 antagonists. J Antimicrob Chemother 2009, 63:1006-10.
Prahalad S. Negative association between the chemokine receptor CCR5-Delta32 polymorphism and rheumatoid arthritis: a meta-analysis. Genes Immun 2006;7:264-8.
Rabkin CS, Yang Q, Goedert JJ, et al. Chemokine and chemokine receptor gene variants and risk of non-Hodgkin’s lymphoma in human immunodeficiency virus-1-infected individuals. Blood 1999, 93:1838-42.
Ramanathan S, Abel S, Tweedy S, West S, Hui J, Kearney BP. Pharmacokinetic interaction of ritonavir-boosted elvitegravir and maraviroc. J AIDS 2010, 53:209-14.
Roukens AH, Visser LG, Kroon FP. A note of caution on yellow fever vaccination during maraviroc treatment: a hypothesis on a potential dangerous interaction. AIDS 2009, 23:542-3.
Samson M, Libert F, Doranz BJ, et al. Resistance to HIV-1 infection in caucasian individuals bearing mutant alleles of the CCR-5 chemokine receptor gene. Nature 1996;382:722-5.
Scarlatti G, Tresoldi E, Bjorndal A, et al. In vivo evolution of HIV-1 co-receptor usage and sensitivity to chemokine-mediated suppression. Nat Med 1997, 3:1259-65.
Sierra S, Kaiser R, Thielen A, Lengauer T. Genotypic coreceptor analysis. Eur J Med Res 2007, 12:453-62. Review.
Sierra-Madero J, Di Perri G, Wood R, et al. Efficacy and safety of maraviroc versus efavirenz, both with zidovudine/lamivudine: 96-week results from the MERIT study. 4. HIV Clin Trials 2010, 11:125-32.
Soulié C, Fourati S, Lambert-Niclot S, et al. Factors associated with proviral DNA HIV-1 tropism in antiretroviral therapy-treated patients with fully suppressed plasma HIV viral load: implications for the clinical use of CCR5 antagonists. J Antimicrob Chemother 2010, 65:749-51.
Stepanyuk O, Chiang TS, Dever LL, et al. Impact of adding maraviroc to antiretroviral regimens in patients with full viral suppression but impaired CD4 recovery. AIDS 2009, 23:1911-3.
Su Z, Reeves JD, Krambrink A, et al. Response to vicriviroc (VCV) in HIV-infected treatment-experienced subjects using an enhanced Trofile HIV co-receptor tropism assay: reanalysis of ACTG 5211 results. Abstract H-895, 48th Annual ICAAC/IDSA 2008, Washington.
Saag M, Goodrich J, Fätkenheuer G, et al. A double-blind, placebo-controlled trial of maraviroc in treatment-experienced patients infected with non-R5 HIV-1. J Infect Dis 2009, 199:1638-47.
Tsamis F, Gavrilov S, Kajumo F, et al. Analysis of the mechanism by which the small-molecule CCR5 antagonists SCH-351125 and SCH-350581 inhibit human immunodeficiency virus type 1 entry. J Virol 2003;77:5201-8.
Westby M, Lewis M, Whitcomb J, et al. Emergence of CXCR4-using human immunodeficiency virus type 1 (HIV-1) variants in a minority of HIV-1-infected patients following treatment with the CCR5 antagonist maraviroc is from a pretreatment CXCR4-using virus reservoir. J Virol 2006, 80:4909-20.
Westby M, Smith-Burchnell C, Mori J, et al. Reduced maximal inhibition in phenotypic susceptibility assays indicates that viral strains resistant to the CCR5 antagonist maraviroc utilize inhibitor-bound receptor for entry. J Virol 2007;81:2359-71.
Wilkin T, Lalama C, Tenorio A, et al. Maraviroc intensification for suboptimal CD4+ cell response despite sustained virologic suppression: ACTG 5256. Abstract 285, 17th CROI 2010, San Francisco.
Wilkin T, Ribaudo H, Gulick R. The relationship of CCR5 inhibitors to CD4 cell count Changes: A meta-analysis of recent clinical trials in treatment-experienced subjects Abstract 800, 15th CROI 2008, Boston.
Fusionsinhibitoren
Fusionsinhibitoren unterbinden den letzten Schritt, der notwendig ist für den Eintritt von HIV in die Zielzelle. Dieser Schritt, die Fusion von Virus und Zelle, ist komplex. Vereinfacht sieht es so aus: Nach der Bindung an den CD4- und an den Korezeptor wird eine Konformationsänderung im viralen Transmembranprotein gp41 auslöst. Dieses gp41-Protein spießt dann eine Haarnadel-artige Verbindung in die Zellmembran, seine beiden „Arme“ – die C-terminale Region im Virus verankert, die N-terminale Region andere hakt in der Zellmembran – klappen zusammen und ziehen so Virushülle und Zellmembran zueinander. Kurz vor dem Zusammenklappen befindet sich gp41 in einer Intermediär-Position: die beiden Arme stehen für einen Moment aufgeklappt – und bilden Angriffspunkte für Fusionsinhibitoren (Root 2001).
Einzelsubstanzen (nicht zugelassene siehe ART-Kapitel 3)
T-20 (Enfuvirtide, Fuzeon®) ist unter den FIs der Prototyp und seit Mai 2003 in Europa bei antiretroviral vorbehandelten Erwachsenen zugelassen. Als relativ großes Peptid (36 Aminosäuren) muss es subkutan injiziert werden. T-20 bindet an die Intermediärstruktur des HIV-Proteins gp41, die bei der Fusion von HIV mit der Zielzelle entsteht. In frühen Studien zur intravenösen Monotherapie fiel die Viruslast dosisabhängig um 1,6-2 Logstufen (Kilby 1998+2002). In ersten Studien zur subkutanen Gabe zeigte sich ein Effekt bis zu 48 Wochen; es wurde jedoch bereits früh offensichtlich, dass vor allem jene Patienten profitierten, bei denen zusätzlich noch neue antiretrovirale Substanzen eingeführt wurden.
Zwei Phase III-Studien sorgten für die Zulassung von T-20. In TORO 1 („T-20 vs. Optimized Regimen Only“) wurden 491 intensiv vorbehandelte Patienten aus Nord- und Südamerika mit meist multiresistenten Viren aufgenommen, in TORO 2 waren es 504 Patienten aus Europa und Australien. Die Patienten erhielten jeweils zu einer optimierten ART entweder täglich T-20 subkutan oder nicht (Lalezari 2003, Lazzarin 2003). In TORO-1 sank die Viruslast durch T-20 nach 48 Wochen im Mittel um 0,94 Logstufen, in TORO-2 waren es 0,78 Logstufen (Nelson 2005). Einen deutlichen Benefit zeigte T-20 in Kombination mit Tipranavir und Darunavir, aber auch Maraviroc oder Raltegravir. In sämtlichen großen Studien zu diesen Substanzen (RESIST, POWER, MOTIVATE, BNCHMRK) wurden die Ansprechraten durch T-20 zum Teil erheblich verbessert. Wenn man sonst nicht wenigstens zwei aktive Substanzen hat, sollte die Möglichkeit von T-20 deshalb zumindest mit dem Patienten besprochen werden. Kleinere Studien wie INTENSE oder INDEED deuten darauf hin, dass T-20 als „Induktion“, d.h. nur in den ersten Wochen zu einer neuen Salvage-Therapie gegeben, die Viruslast besser absenken und damit sinnvoll sein könnte (Clotet 2008, Reynes 2007).
Der Erfolg einer T-20-Therapie sollte zügig kontrolliert werden. Wenn nicht nach 8-12 Wochen nicht wenigstens ein Abfall von einer Logstufe zu beobachten ist, kann man sich die zweimal täglich notwendigen Injektionen sparen (Raffi 2006). Die doppelte Dosis nur einmal am Tag zu injizieren, ist nicht zu empfehlen: in einer Studie gab es einen Trend zuungunsten des 180 mg-Armes, der eindeutig mit niedrigeren Talspiegeln assoziiert war (Thompson 2006).
Unerwartet war in den TORO-Studien die Häufung von Lymphadenopathien und bakteriellen Pneumonien (6,7 vs. 0,6/100 Patientenjahre) unter T-20 (Trottier 2005). Auch gab es mehr Septikämien, wenngleich der Unterschied auch nicht signifikant war. Die Ursache ist bislang unklar, vermutet wird eine Bindung von T-20 an Granulozyten. Wesentliche Nebenwirkungen bleiben die fast obligaten (98 % in TORO-1/2) und zum Teil erheblichen lokalen Hautreaktionen an den Einstichstellen. Sie können sehr schmerzhaft sein und führen mitunter zum Abbruch der Therapie, in den TORO-Studien in 4,4 % der Fälle. Im klinischen Alltag wird die Therapie nach unseren Erfahrungen wegen der Hautprobleme über kurz oder lang viel häufiger abgebrochen. Viele Patienten weigern sich nach einer gewissen Zeit, mit T-20 fortzufahren oder eine unterbrochene Behandlung wieder zu beginnen. Zu den Möglichkeiten, etwas gegen die Lokalreaktionen zu tun, siehe Kapitel Nebenwirkungen. Die Entwicklung eines Bioinjektionssystems, bei dem T-20 in die Haut gepresst wird (Harris 2006), wurde wieder eingestellt. Offenbar verspricht sich Roche nicht mehr viel von einer Verbesserung der Applikation.
Resistenzen unter T-20 treten relativ schnell auf, scheinen aber die virale Fitness zu reduzieren (Lu 2002, Menzo 2004). Der Rezeptor-Tropismus spielt keine Rolle; Vielmehr scheinen Veränderungen einer kurzen Sequenz im gp41-Gen die Empfindlichkeit zu reduzieren. Es reichen offenbar bereits Punktmutationen (Mink 2005, Melby 2006). Gegen NRTIs, NNRTIs und PIs resistente Viren sind hingegen empfindlich (Greenberg 2003). Da T-20 ein relativ großes Peptid ist, werden Antikörper gebildet. Diese beeinträchtigen die Wirkung jedoch nicht (Walmsley 2003). Etwas beunruhigend ist indes, dass in einer großen TDM-Studie individuell große Schwankungen und meist recht niedrige Spiegel gemessen wurden (Stocker 2006). Fazit: Patienten, deren Viruslast gut supprimiert ist oder die noch Optionen bei der „klassischen“ ART haben, brauchen kein T-20. Im Salvagebereich kann es dagegen noch in Einzelfällen wertvoll sein, obgleich durch CCR5-Antagonisten und Integrasehemmer der ohnehin schon recht kleine Markt für T-20 noch kleiner geworden ist. Viele Patienten haben T-20 in den letzten Monaten durch die neuen Wirkstoffklassen wie zum Beispiel Integrasehemmer ersetzt. Kleinere Studien zeigen, dass dies möglich ist (De Castro 2009, Grant 2009, Santos 2009, Talbot 2009).
Ob es abseits des Salvagebereichs Sinn macht, mit T-20 die Potenz einer ART zu verstärken oder latente Reservoire zu leeren, wie anfängliche Berichte suggerierten (Lehrman 2005, Molto 2006), scheint wohl doch unwahrscheinlich zu sein (Gandhi 2010, Joy 2010). Ein wichtiger Punkt bleiben letztlich auch die Kosten. Aufgrund des aufwendigen Herstellungsprozesses – der Firma zufolge ist T-20 „eine der kompliziertesten Substanzen“, die man je hergestellt hat – verdoppelt sich der Preis für die ART.
Literatur zu Fusionsinhibitoren und zu T-20
Clotet B, Capetti A, Soto-Ramirez LE, et al. A randomized, controlled study evaluating an induction treatment strategy in which enfuvirtide was added to an oral, highly active antiretroviral therapy regimen in treatment-experienced patients: the INTENSE study. J Antimicrob Chemother 2008, 62:1374-8.
De Castro N, Braun J, Charreau I, et al. Switch from enfuvirtide to raltegravir in virologically suppressed multidrug-resistant HIV-1-infected patients: a randomized open-label trial. Clin Infect Dis 2009, 49:1259-67.
Gandhi RT, Bosch RJ, Aga E, et al. No evidence for decay of the latent reservoir in HIV-1-infected patients receiving intensive enfuvirtide-containing antiretroviral therapy. J Infect Dis 2010, 201:293-6.
Grant PM, Palmer S, Bendavid E, et al. Switch from enfuvirtide to raltegravir in Virologically suppressed HIV-1 infected patients: effects on level of residual viremia and quality of life. J Clin Virol 2009, 46:305-8.
Greenberg ML, Melby T, Sista P, et al. Baseline and on-treatment susceptibility to enfuvirtide seen in TORO 1 and 2 to 24 weeks. Abstract 141, 10th CROI 2003, Boston. http://www.retroconference.org/2003/Abstract/Abstract.aspx?AbstractID=1687
Harris M, Joy R, Larsen G, et al. Enfuvirtide plasma levels and injection site reactions using a needle-free gas-powered injection system (Biojector). AIDS 2006, 20:719-23.
Joly V, Fagard C, Descamps D, et al. Intensification of HAART through the addition of enfuvirtide in naive HIV-infected patients with severe immunosuppression does not improve immunological response: results of a prospective randomised multicenter trial. Abstract 282, 17th CROI 2010, San Francisco.
Kilby JM, Hopkins S, Venetta TM, et al. Potent suppression of HIV-1 replication in humans by T-20, a peptide inhibitor of gp41-mediated virus entry. Nat Med 1998, 4:1302-1307.
Kilby JM, Lalezari JP, Eron JJ, et al. The safety, plasma pharmacokinetics, and antiviral activity of subcutaneous enfuvirtide (T-20), a peptide inhibitor of gp41-mediated virus fusion, in HIV-infected adults. AIDS Res Hum Retroviruses 2002, 18:685-93.
Lalezari JP, Henry K, O’Hearn M, et al. Enfuvirtide, an HIV-1 fusion inhibitor, for drug-resistant HIV infection in North and South America. N Engl J Med 2003, 348:2175-85.
Lazzarin A, Clotet B, Cooper D, et al. Efficacy of enfuvirtide in patients infected with drug-resistant HIV-1 in Europe and Australia. N Engl J Med 2003, 348:2186-95.
Lehrman G, Hogue IB, Palmer S, et al. Depletion of latent HIV-1 infection in vivo: a proof-of-concept study. Lancet 2005; 366: 549-55.
Lu J, Sista P, Cammack N, Kuritzkes D, et al. Fitness of HIV-1 clinical isolates resistant to T-20 (enfuvirtide). Antiviral therapy 2002, 7:S56
Melby T, Sista P, DeMasi R, et al. Characterization of envelope glycoprotein gp41 genotype and phenotypic susceptibility to enfuvirtide at baseline and on treatment in the phase III clinical trials TORO-1 and TORO-2. AIDS Res Hum Retroviruses 2006; 22: 375-85.
Menzo S, Castagna A, Monachetti A, et al. Resistance and replicative capacity of HIV-1 strains selected in vivo by long-term enfuvirtide treatment. New Microbiol 2004, 27:51-61.
Mink M, Mosier SM, Janumpalli S, et al. Impact of human immunodeficiency virus type 1 gp41 amino acid substitutions selected during enfuvirtide treatment on gp41 binding and antiviral potency of enfuvirtide in vitro. J Virol 2005, 79:12447-54.
Molto J, Ruiz L, Valle M, et al. Increased antiretroviral potency by the addition of enfuvirtide to a four-drug regimen in antiretroviral-naive, HIV-infected patients. Antivir Ther 2006; 11: 47-51.
Nelson M, Arasteh K, Clotet B, et al. Durable efficacy of enfuvirtide over 48 weeks in heavily treatment-experienced HIV-1-infected patients in the T-20 versus optimized background regimen only 1 and 2 clinical trials. J AIDS 2005, 40:404-12.
Raffi F, Katlama C, Saag M, et al. Week-12 response to therapy as a predictor of week 24, 48, and 96 outcome in patients receiving the HIV fusion inhibitor enfuvirtide in the T-20 versus Optimized Regimen Only (TORO) trials. Clin Infect Dis 2006, 42:870-7.
Reynes K, Pellegrin I, Peytavin G, et al. Induction treatment with enfuvirtide combined with antiretrovirals optimized background in treatment failure patients: 16 weeks data from INDEED Study. Abstract P7.4/02, 11th EACS 2007, Madrid
Root MJ, Kay MS, Kim PS. Protein design of an HIV-1 entry inhibitor. Science 2001;291:884-8.
Santos JR, Llibre JM, Ferrer E, et al. Efficacy and safety of switching from enfuvirtide to raltegravir in patients with virological suppression. HIV Clin Trials 2009, 10:432-8.
Stocker H, Kloft C, Plock N, et al. Pharmacokinetics of enfuvirtide in patients treated in typical routine clinical settings. Antimicrob Agents Chemother 2006, 50:667-73.
Talbot A, Machouf N, Thomas R, et al. Switch from enfuvirtide to raltegravir in patients with undetectable viral load: efficacy and safety at 24 weeks in a Montreal cohort. J AIDS 2009, 51:362-4.
Thompson M, DeJesus E, Richmond G, et al. Pharmacokinetics, pharmacodynamics and safety of once-daily versus twice-daily dosing with enfuvirtide in HIV-infected subjects. AIDS 2006, 20:397-404.
Trottier B, Walmsley S, Reynes J, et al. Safety of enfuvirtide in combination with an optimized background of antiretrovirals in treatment-experienced HIV-1-infected adults over 48 weeks. JAIDS 2005, 40:413-21.
Walmsley S, Henry K, Katlama C, et al. Lack of influence of gp41 antibodies that cross-react with enfuvirtide on the efficacy and safety of enfuvirtide in TORO 1 and TORO 2 Phase III trials. Abstract 558, 10th CROI 2003, Boston.
Integrase-Inhibitoren
Wirkungsweise
Die Integrase ist neben der Reversen Transkriptase und der Protease eines der drei Schlüsselenzyme im HIV-1-Replikationszyklus. Dieses aus 288 Aminosäuren bestehende und vom HIV-pol-Gen kodierte Enzym ist bei der Integration viraler DNA in die Wirts-DNA im Zellkern beteiligt und für die Vermehrung von HIV unverzichtbar (Nair 2002). Dieser Umstand macht es zu einem interessanten Ansatzpunkt antiviraler Medikamente. Ein weiterer, zumindest theoretischer Vorteil: in menschlichen Zellen gibt es wahrscheinlich kein der Integrase vergleichbares Enzym. Dies lässt hoffen, dass sich die virale Integrase selektiv hemmen lässt.
Die Integration viraler DNA verläuft über mindestens vier Schritte, die theoretisch alle durch verschiedene Integrasehemmer inhibiert werden könnten und hier nur grob vereinfacht dargestellt werden (Review: Lataillade 2006).
Die Schritte sind wie folgt:
- Bindung des Integrase-Enzyms im Zytoplasma an die virale DNA: Dadurch entsteht ein relativ stabiler sogenannter Präintegrationskomplex → Pyranodipyrimidine können als Integrase-DNA-Bindungshemmer diesen Schritt hemmen.
- 3’-Prozessierung: In einem ersten katalytischen Schritt schneidet die Integrase ein Dinukleotid an beiden Enden der viralen DNA heraus und produziert nun neue 3’-Hydroxylenden innerhalb des Präintegrationskomplexes → sogenannte Prozessierungsinhibitoren sind Styrylquinolone oder Diketosäuren.
- Strangtransfer: Nachdem der so veränderte Präintegrationskomplex durch Kernporen in den Zellkern eingeschleust wurde, bindet die Integrase an die Wirts-DNA. Dabei vermittelt sie das Andocken und die irreversible Bindung der Hydroxylenden der viralen DNA an die Phosphodiesterbrücken der Wirts-DNA → dieser Schritt wird durch die Integrasehemmer Raltegravir und Elvitegravir gehemmt, so genannte Strangtransfer-Inhibitoren (STIs).
- Lückenreparatur: Die Kombination aus viraler DNA und Wirtszell-DNA ist ein intermediäres Produkt mit Lücken, die durch wirtszelleigene Reparaturenzyme repariert werden. Hierfür ist wohl keine Integrase mehr notwendig → die Reparatur kann aber durch zum Beispiel Methylxanthine gehemmt werden.
Die Entwicklung der Integrasehemmer verlief lange schleppend. Es fehlte an geeigneten Untersuchungsmethoden, den Integrase-hemmenden Effekt potentieller Substanzen zu testen, einige Substanzen waren zudem zu toxisch. Erst etwa ab 2000 begann die Entwicklung an Fahrt aufzunehmen, als das Prinzip der Strangtransfer-Inhibition aufgedeckt wurde (Hazuda 2000). Seit 2005 geht es nun auch in klinischen Studien rasant voran, und im Dezember 2007 wurde mit Raltegravir der erste Integrasehemmer für die HIV-Therapie zugelassen.
Wie bei allen neuen Wirkstoffklassen sind auch bei den Integrase-Inhibitoren derzeit noch einige Fragen offen. Zwar scheinen Effektivität und Verträglichkeit über einige Jahre hinweg hervorragend zu sein, über Langzeittoxizitäten ist jedoch nichts bekannt. Ein weiteres Problem könnte die genetische Resistenzbarriere sein, die zumindest bei der Pioniersubstanz Raltegravir nicht besonders hoch zu sein scheint. So kam es bei vorbehandelten Patienten unter geboostertem PIs (Viruslast unter der Nachweisgrenze) vermehrt zu Virusdurchbrüchen, wenn auf Raltegravir gewechselt wurde – vor allem bei bestehenden Resistenzen (Eron 2009). Auch scheinen klassen-übergreifende Kreuzresistenzen möglich. Es wird daher zunehmend gefordert, das zukünftige Integrasehemmer anders an dem Enzym ansetzen als die bisherigen. „Me-too“-Präparate werden auch in dieser Wirkstoffklasse nicht gebraucht (Serrao 2009). Dolutegravir könnte diese Bedingungen erfüllen (siehe nächstes Kapitel). Probleme gibt es auch noch mit dem Messen von Plasmaspiegeln (Acosta 2010).
Sind einmal Resistenzen gegen Integrasehemmer vorhanden, sollten diese abgesetzt werden, da die Replikationsfähigkeit wohl nicht beeinträchtigt wird. Zudem werden so weitere Mutationen verhindert (Wirden 2009) und natürlich auch Kosten gespart.
Einzelsubstanzen (nicht zugelassene siehe ART-Kapitel 3)
Raltegravir (Isentress®, MK 0518) ist ein Naphtyridincarboxamid und ein so genannter Strangtransfer-Inhibitor (Hazuda 2000). Raltegravir hat eine breite Wirkung gegen R5- und X4-trope HIV-1-Stämme, auch HIV-2 wird supprimiert. Unter zehntägiger Monotherapie sank die Viruslast um 1,7-2,2 Logstufen (Markowitz 2006).
In einer Phase-II-Studie an 179 lange vorbehandelten Patienten (im Median 10 Jahre, ca. 30 % waren dem Resistenztest nach ohne eine andere aktive Substanz) erreichten 64 % eine Viruslast unter 50 Kopien/ml nach 48 Wochen, verglichen mit 9 % im Plazeboarm – ein für so intensiv therapierte Patienten außergewöhnliches Ergebnis (Grinsztejn 2007). Bestätigt wurden dies durch BENCHMRK-1 und -2, zwei identisch designte Phase III-Studien, die zur Zulassung von Raltegravir führten. In diesen erhielten insgesamt 699 intensiv vorbehandelte Patienten mit Dreiklassen-Resistenz entweder 2 x 400 mg Raltegravir täglich oder Plazebo zu einer optimierten Therapie (Cooper 2008, Steigbigel 2008). Nach 16 Wochen hatten 79 % (versus 43 %) eine Viruslast unter 400 Kopien/ml erreicht. Selbst unter jenen Patienten, in denen nach dem genotypischem Resistenztest zu Beginn keine einzige aktive Substanz mehr vorhanden war, lag die Rate bei beachtlichen 57 % (versus 10 %). Auch nach 144 Wochen hielt dieser Effekt an (Eron 2010).
Auch bei therapienaiven Patienten war Raltegravir erfolgreich. Die vielversprechenden Daten einer Phase-II-Studie (Markowitz 2007+2009) wurden in einer Phase-III-Studie an 563 Patienten bestätigt, in der Raltegravir gegen Efavirenz verglichen wurde (Lennox 2009): Nach 48 Wochen hatten 86 % (versus 82 %) eine Viruslast unter 50 Kopien/ml. Die Viruslast sank im Raltegravir-Arm schneller, die CD4-Zellen stiegen deutlicher (189 versus 163 Zellen/µl). Überdies war die Verträglichkeit besser, die Effekte hielten über Jahre an (Lennox 2010, Rockstroh 2011). Im September 2009 wurde Raltegravir daher auch für die Primärtherapie zugelassen.
Die Verträglichkeit Raltegravirs ist bislang exzellent. In BENCHMRK war sie mit Plazebo vergleichbar. Bislang sind keine häufigen, für Raltegravir spezifischen Nebenwirkungen bekannt geworden. Lediglich anekdotische Berichte zu Rhabdomyolyse, Hepatitis, Rash und Schlaflosigkeit wurden publiziert (Gray 2009, Santos 2009, Dori 2010, Tsukada 2010). Ein anfänglich befürchtetes erhöhtes Tumorrisiko besteht nach einer im Juli 2007 veröffentlichten Analyse sämtlicher Studien nicht. Gerade auch bei bestehenden Lebererkrankungen scheint Raltegravir sicher zu sein (Vispo 2010). Auch die nach Tierversuchen vermuteten Autoimmunerkrankungen haben sich klinisch bislang nicht bestätigt (Beck-Engeser 2010).
Anlass zu Spekulationen gab der Umstand, dass die Viruslast unter Raltegravir in den ersten Wochen deutlich rascher fällt als unter Efavirenz (Murray 2007). Eine Vielzahl experimenteller Intensivierungs-Studien untersucht derzeit Raltegravir im Rahmen von Eradikationsansätzen (siehe Abschnitt Eradikation). Einige Experten führen den Effekt Raltegravirs allerdings weniger auf die antivirale Potenz, sondern eher auf den Wirkmechanismus zurück (Siliciano 2009).
Was ist bislang zu Resistenzen bekannt? Es scheint mindestens zwei relevante genetische Resistenzpfade zu geben, entweder über die Mutation N155H oder über die Mutation Q148K/R/H, die beide im katalytischen Kern der Integrase lokalisiert sind (Grinsztejn 2007, Malet 2008). Ein dritter Pfad scheint Y143 zu sein (Delelis 2010).
Die Resistenzen scheinen bei einer sonst unwirksamen Background-Therapie relativ schnell aufzutreten – in der oben beschriebenen Phase II-Studie entwickelten 38 von 133 (29 %) Patienten ein virologisches Versagen unter Raltegravir – bei immerhin 34 Patienten wurde nach nur 24 Wochen entweder die N155H Mutation oder eine Q148H/R/K Mutation beobachtet (Grinsztejn 2007). Auch in einer Studie zur Kombination mit Darunavir/r an therapienaiven Patienten traten immerhin bei 5 von 112 Patienten Resistenzen gegen Raltegravir auf (Taiwo 2011). Die Resistenzbarriere scheint also nicht sehr hoch zu sein. Sie ist allerdings höher als für NNRTIs: anders als zum Beispiel bei Nevirapin reichen wohl ein paar Tage Monotherapie nicht aus, um Resistenzen zu selektionieren (Miller 2010). Wahrscheinlich sind dagegen Kreuzresistenzen mit Elvitegravir (DeJesus 2007).
Dass das Eis für Raltegravir dünn sein kann, zeigten auch die randomisierten SWITCHMRK-Studien (Eron 2010) an rund 700 Patienten, deren Viruslast seit mindestens drei Monate unter einer Lopinavir/r-basierten ART unter 50 Kopien/ml gelegen hatten. Die Patienten setzten entweder Lopinavir/r fort oder wechselten auf Raltegravir. Zwar besserten sich die Lipide, doch gab es unter Raltegravir etwa 6 % mehr Patienten, deren Viruslast nach 24 Wochen wieder messbar geworden war. Durch diese Durchbrüche, die insbesondere bei vorbehandelten Patienten zu beobachten waren, verfehlte Raltegravir das Kriterium der „Nicht-Unterlegenheit“. Auch wenn die kleinere spanische SPIRAL-Studie diese Durchbrüche nicht fand (Martinez 2010), sprechen die Ergebnisse zumindest gegen ein allzu blauäuiges Wechseln von geboosterten PIs auf diese neue Substanzgruppe. Patienten, die der T-20-Injektionen überdrüssig sind, können aber wahrscheinlich relativ sicher wechseln (De Castro 2009, Grant 2009, Santos 2009, Talbot 2009).
Limitiert sind die Daten zu Interaktionen. Allerdings ist Raltegravir offensichtlich weder ein Induktor noch ein Inhibitor des Cytochrom 450 Enzymsystems – klinisch relevante Interaktionen mit anderen antiretroviralen Substanzen scheinen eher unwahrscheinlich zu sein (Iwamoto 2008, Anderson 2008, Wenning 2008). Bei gleichzeitiger Einnahme von Rifampicin sinken allerdings die Spiegel, so dass diese Kombination eher vermieden werden sollte. Dagegen steigen die Raltegravir-Spiegel um das 3-4fache, wenn gleichzeitig PPIs wie Omeprazol gegeben werden – die klinische Relevanz ist allerdings noch unklar (Iwamoto 2009).
Die empfohlene Dosis von Raltegravir beträgt zweimal täglich 1 Tablette zu 400 mg (Flaschen enthalten jeweils 60 Tabletten), unabhängig von der Nahrungsaufnahme. Eine Einmalgabe täglich ist nicht möglich, wie kürzlich die QDMRK-Studie zeigte (Eron 2011). Bei Niereninsuffizienz ist keine Dosisanpassung notwendig. Für Schwangere und Kinder liegen bislang keine Daten vor.
Insgesamt ist Raltegravir für viele Patienten mit resistenten Viren eine echte Chance – ein „austherapiert“ gibt es nicht mehr. Auch für unbehandelte Patienten besteht eine Zulassung. Nachteil ist, dass Raltegravir zweimal täglich eingenommen werden muss und somit für die gängigen Once-Daily-Kombinationen nicht in Frage kommt. Auch wären mehr Daten zu Langzeitanwendung, Resistenzen und TDM wünschenswert.
Literatur zu Integrase-Inhibitoren und zu Raltegravir
Acosta E. Clinical pharmacokinetics and pharmacodynamics of integrase inhibitors. Abstract 115, 17th CROI 2010, San Francisco.
Anderson MS, Kakuda TN, Hanley W, et al. Minimal pharmacokinetic interaction between the human immunodeficiency virus nonnucleoside reverse transcriptase inhibitor etravirine and the integrase inhibitor raltegravir in healthy subjects. Antimicrob Agents Chemother 2008, 52:4228-32.
Beck-Engeser GB, Eilat D, Harrer T, Jäck HM, Wabl M. Early onset of autoimmune disease by the retroviral integrase inhibitor raltegravir. PNAS 2009 Nov 18. [Epub ahead of print]
Cooper DA, Steigbigel RT, Gatell JM, et al. Subgroup and resistance analyses of raltegravir for resistant HIV-1 infection. N Engl J Med 2008, 359:355-65.
De Castro N, Braun J, Charreau I, et al. Switch from enfuvirtide to raltegravir in virologically suppressed multidrug-resistant HIV-1-infected patients: a randomized open-label trial. Clin Infect Dis 2009, 49:1259-67.
DeJesus E, Cohen C, Elion R, et al. First report of raltegravir (RAL, MK-0158) use after virologic rebound on elvitegravir (EVT, GS 9137). Abstract TUPEB032, 4th IAS 2007, Sydney.
Delelis O, Thierry S, Subra F, et al. Impact of Y143 HIV-1 integrase mutations on resistance to raltegravir in vitro and in vivo. Antimicrob Agents Chemother 2010, 54:491-501.
Dori L, Buonomini AR, Viscione M, Sarmati L, Andreoni M. A case of rhabdomiolysis associated with raltegravir use. AIDS 2010, 24:473-5.
Eron J, Cooper D, Steigbigel R, et al. Sustained Antiretroviral effect of raltegravir at week 156 in the BENCHMRK studies and exploratory analysis of late outcomes based on early virologic responses. Abstract 515, 17th CROI 2010, San Francisco.
Eron J, Rockstroh J, Reynes J, et al. QDMRK, a phase III study of the safety and efficacy of once daily vs twice daily ral in combination therapy for treatment-naïve HIV-infected patients. Abstract 150LB, 18th CROI 2011, Boston.
Eron JJ, Young B, Cooper DA, et al. Switch to a raltegravir-based regimen versus continuation of a lopinavir-ritonavir-based regimen in stable HIV-infected patients with suppressed viraemia (SWITCHMRK 1+2): two multicentre, double-blind, randomised controlled trials. Lancet 2010, 375:396-407.
Grant PM, Palmer S, Bendavid E, et al. Switch from enfuvirtide to raltegravir in Virologically suppressed HIV-1 infected patients: effects on level of residual viremia and quality of life. J Clin Virol 2009, 46:305-8.
Gray J, Young B. Acute onset insomnia associated with the initiation of raltegravir: a report of two cases and literature review. AIDS Patient Care STDS 2009, 23:689-90.
Grinsztejn B, Nguyen BY, Katlama C, et al. Safety and efficacy of the HIV-1 integrase inhibitor raltegravir (MK-0518) in treatment-experienced patients with multidrug-resistant virus: a phase II randomised controlled trial. Lancet 2007, 369:1261-9.
Harris M, Larsen G, Montaner J, et al. Outcomes of patients switched from enfuvirtide to raltegravir within a virologically suppressive regimen. Abstract 789, 15th CROI 2008.
Harris M, Larsen G, Montaner JS. Outcomes of multidrug-resistant patients switched from enfuvirtide to raltegravir within a virologically suppressive regimen. AIDS 2008, 22:1224-1226.
Hazuda DJ, Felock P, Witmer M, et al. Inhibitors of strand transfer that prevent integration and inhibit HIV-1 replication in cells. Science 2000, 287:646-50.
Iwamoto M, Kassahun K, Troyer MD, et al. Lack of a Pharmacokinetic Effect of Raltegravir on Midazolam: In Vitro/In Vivo Correlation. J Clin Pharmacol. 2007 Dec 12.
Iwamoto M, Wenning LA, Nguyen BY, et al. Effects of omeprazole on plasma levels of raltegravir. Clin Infect Dis 2009, 48: 489-492.
Iwamoto M, Wenning LA, Petry AS, et al. Minimal effects of ritonavir and efavirenz on the pharmacokinetics of raltegravir. Antimicrob Agents Chemother 2008, 52:4338-43.
Lataillade M, Kozal MJ. The hunt for HIV-1 integrase inhibitors. AIDS Patient Care STDS 2006, 20:489-501.
Lennox JL, Dejesus E, Berger DS, et al. Raltegravir versus Efavirenz regimens in treatment-naive HIV-1-infected patients: 96-week efficacy, durability, subgroup, safety, and metabolic analyses. J AIDS 2010, 55:39-48.
Lennox JL, DeJesus E, Lazzarin A, et al. Safety and efficacy of raltegravir-based versus efavirenz-based combination therapy in treatment-naive patients with HIV-1 infection: a multicentre, double-blind randomised controlled trial. Lancet 2009; 374:796-806
Luna MM, Llibre J, Larrousse M, et al. Immune activation markers during raltegravir intensification of a HAART regimen in subjects with persistent HIV-1 viral suppression. Abstract 574, 16th CROI 2009 Montréal.
Malet I, Delelis O, Valantin MA, et al. Mutations Associated with Failure of Raltegravir Treatment affect integrase sensitivity to the inhibitor in vitro. Antimicrob Agents Chemother 2008;
Markowitz M, Morales-Ramirez JO, Nguyen BY, et al. Antiretroviral activity, pharmacokinetics, and tolerability of MK-0518, a novel inhibitor of HIV-1 integrase, dosed as monotherapy for 10 days in treatment-naive HIV-1-infected individuals. J AIDS 2006, 43:509-515.
Markowitz M, Nguyen BY, Gotuzzo E, et al. Rapid and durable antiretroviral effect of the HIV-1 Integrase inhibitor raltegravir as part of combination therapy in treatment-naive patients with HIV-1 infection: results of a 48-week controlled study. J AIDS 2007, 46:125-33.
Markowitz M, Nguyen BY, Gotuzzo E, et al. Sustained antiretroviral effect of raltegravir after 96 weeks of combination therapy in treatment-naive patients with HIV-1 infection. J AIDS 2009, 52:350-6.
Martínez E, Larrousse M, Llibre JM, et al. Substitution of raltegravir for ritonavir-boosted protease inhibitors in HIV-infected patients: the SPIRAL study. AIDS 2010, 24:1697-707.
Miller M, Barnard R, Witmer M, et al. Short-term raltegravir monotherapy does not predispose patients to develop RAL resistance during subsequent combination therapy: analysis of samples from protocol 004. Abstract 557, 17th CROI 2010, San Francisco.
Murray JM, Emery S, Kelleher AD, et al. Antiretroviral therapy with the integrase inhibitor raltegravir alters decay kinetics of HIV, significantly reducing the second phase. AIDS 2007, 21:2315-21.
Nair V. HIV integrase as a target for antiviral chemotherapy. Rev Med Virol 2002, 12:179-93.
Rockstroh J, Lennox J, DeJesus E, et al. RAL demonstrates durable virologic suppression and superior immunologic response with a favorable metabolic profile through 3 years of treatment: 156-week results from STARTMRK. Abstract 542, 18th CROI 2011, Boston.
Santos JR, Llibre JM, Ferrer E, et al. Efficacy and safety of switching from enfuvirtide to raltegravir in patients with virological suppression. HIV Clin Trials 2009, 10:432-8.
Serrao E, Odde S, Ramkumar K, Neamati N. Raltegravir, elvitegravir, and metoogravir: the birth of „me-too“ HIV-1 integrase inhibitors. Retrovirology 2009 Mar 5;6:25.
Siliciano R. New approaches for understanding and evaluating the efficacy of ARVs. Abstract 16, 16th CROI 2009 Montréal.
Steigbigel R, Cooper D, Eron J, et al. 96-week results from BENCHMRK1 and 2, phase III studies of raltegravir in patients failing ART with triple-class-resistant HIV. Abstract 571b, 16th CROI 2009 Montréal.
Steigbigel RT, Cooper DA, Kumar PN, et al. Raltegravir with optimized background therapy for resistant HIV-1 infection. N Engl J Med 2008, 359:339-354.
Taiwo B, Zheng S, Gallien S, et al. Results from a single arm study of DRV/r + RAL in treatment-naïve HIV-1-infected patients (ACTG A5262). Abstract 551, 18th CROI 2011, Boston.
Talbot A, Machouf N, Thomas R, et al. Switch from enfuvirtide to raltegravir in patients with undetectable viral load: efficacy and safety at 24 weeks in a Montreal cohort. J AIDS 2009, 51:362-4.
Tsukada K, Teruya K, Tasato D, et al. Raltegravir-associated perihepatitis and peritonitis: a single case report. AIDS 2010, 24:160-1.
Vispo E, Mena A, Maida I, et al. Hepatic safety profile of raltegravir in HIV-infected patients with chronic hepatitis C. J Antimicrob Chemother 2010, 65:543-7.
Wenning LA, Friedman EJ, Kost JT, et al. Lack of a significant drug interaction between raltegravir and tenofovir. Antimicrob Agents Chemother 2008, 52:3253-8.
Wirden M, Simon A, Schneider L, et al. Raltegravir has no residual antiviral activity in vivo against HIV-1 with resistance-associated mutations to this drug. J Antimicrob Chemother. 2009, 64:1087-90.